現実的医療財政改革
よくある誤解
次のような認識を持っている人がいる。
- ドラッグラグや未承認薬が発生するのは、医療保険財政が赤字だからである。
- 医療保険財政改善のためには、混合診療解禁は止むを得ない。
しかし、これらは混合診療問題に関する誤解である。
ドラッグラグ・未承認薬
ドラッグラグや未承認薬が発生する原因は、医療保険財政が赤字だからではなく、製薬会社が申請して来ないことにある。 その詳細はドラッグラグ・未承認薬の本質と改革案を参照のこと。 とはいえ、ドラッグラグや未承認薬を解消すれば医療保険財政が危機的状況になるのではないかと言う人もいるだろう。 しかし、ドラッグラグや未承認薬を解消しても、医療保険財政への影響は小さいとする指摘もある。
基本は未承認の抗がん剤や、検査・治療は速やかに保険に導入することです。 また、これらの使用についても現行制度の手直しや、公費から医療費助成制度の創設で対応が財政的にも十分可能です。 金額的にも医療費への影響度は0.01%もありません。
残念ながら、どのようなデータを元に試算したのか分からないので真偽の検証はできない。 しかし、これが間違いだったとしても、医療保険財政を改善すれば済むことである。 よって、医療保険財政は、ドラッグラグや未承認薬を放置する口実にはならない。
医療保険財政改善
医療保険財政改善と混合診療解禁は止むを得ないとする主張は間違いである。 何故なら、その主張は、他の改善策を全く検討していないからだ。 後述するように、混合診療解禁よりも遥かにマシな改革案が複数ある。 何を最優先すべきかを考えて、様々な改革案を比較検討すべきだろう。 そのうえで、混合診療解禁が止むを得ないと言うのならば話は分かる。 しかし、他の改善策を比較検討しないうちに、真っ先に患者に多大な不利益を及ぼしかねない方法を選択するのは筋が違う。
改革案
結論から言えば、ドラッグラグ・未承認薬を解消するために打ち出の小槌を用意する必要は全くない。 平成21年度 国民健康保険(市町村)の財政状況等について=速報= - 厚生労働省によれば、平成21年度の国民健康保険の単年度収支は2,633億円の赤字である。 この赤字を補填し、さらなる収入の上積みができれば、保険財政上の懸念はなくなる。 以下、純粋に国民の生命と健康の観点のみを考慮して実行優先順位が高いと思われる順に財政改善策を記載する。
他に費い過ぎるから医療財源が不足
「医療費が年々増加して医療財源は危機的な状況にある」と言う人がいるが、これが全くの嘘であることをGDPや医療費のデータから明らかにする。 情報源は以下による。
これらのデータをもとにグラフを描く。
- 医療費や薬剤費の実質GDP換算値は、実質GDP値に各GDP比を掛けて求める
- それぞれの1980年値を基準とした増分のグラフを描く
- それぞれの2000年値を基準とした増分のグラフを描く
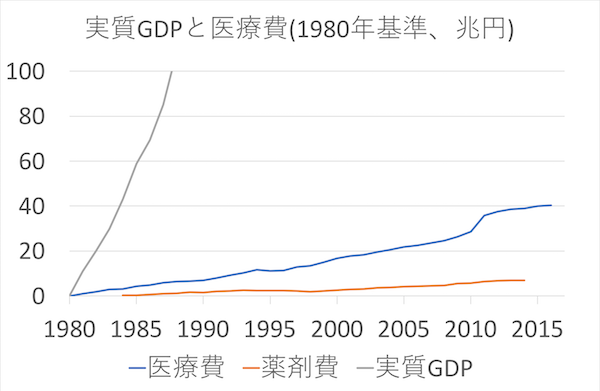
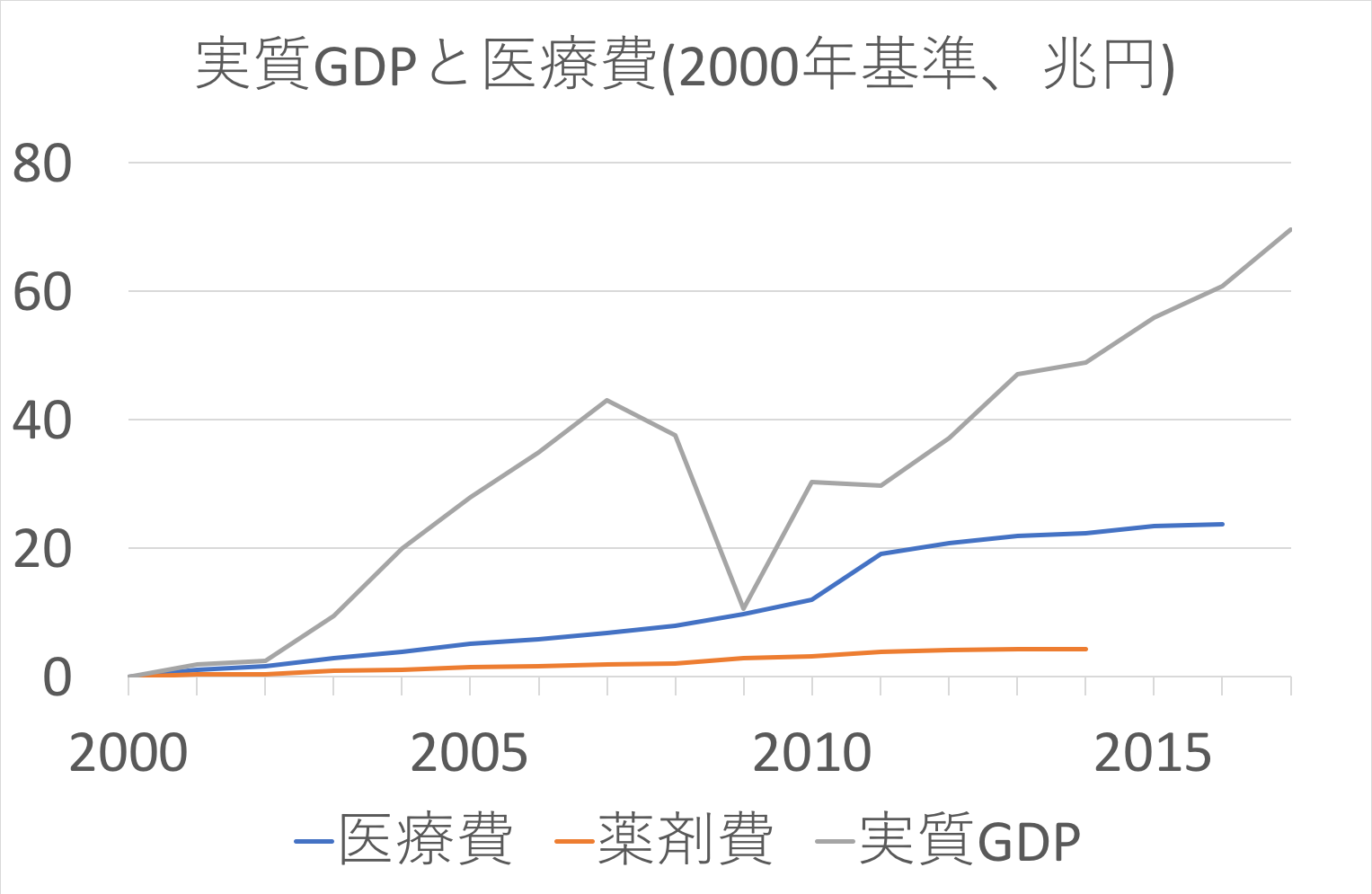
実質GDPは経済の実質的指標であり、これが一定であれば、経済水準も一定であることを意味する。 ただし、実際には名目値(額面上の値)を実質値に換算する上での誤差が生じるので、実質GDPは経済水準に完全に比例するわけではなく、目安程度に考えるべきである。
以上を前提に考えて、経済成長分を全額医療費に回すと、国民の生活水準や公共サービスの質を維持したまま、医療費だけ増やすことが可能となる。 ここで描いたグラフは、そうした場合に医療費にどれだけ余裕があるかを示している。 見て明らかな通り、経済成長のペースの方が医療費の増加ペースを圧倒的に上回っている。 このことは、国民の生活水準や公共サービスの質を向上させつつも、年々増加する医療費を賄うことが十分に可能であることを示している。 しかし、経済成長を医療費以外に大量につぎ込めば、当然、医療費が不足する。
厳密に言えば、医療費や薬剤費はGDPデフレーター(GDP上の物価指数)の短期変動の影響を受けないので、医療費や薬剤費の増分は名目値で見る必要がある。 そして、それらをGDPの増分と比較するには、実質GDPの増分を名目値に再換算する必要がある。 実際に計算してみると、このグラフより、GDPの増加ペースが大きくなり、医療費や薬剤費の増加ペースは小さくなる。 つまり、根拠としてはより強くなるのだから、あえてグラフを修正する必要はなかろう。
考えてみれば、これは当たり前の話である。 技術革新は、経済全体では経済成長を招き、医療分野では平均寿命の向上を招く。 平均寿命の向上は、病気と治療の繰り返しを増やす結果を生むので、医療費や薬剤費を増大させる。 つまり、技術革新は、経済成長と医療費増加を同時にもたらす。 であれば、経済成長と医療費増加が連動するのは当然であろう。
経済成長と医療費増加の連動は国民の選択の問題である。 公共工事を取るのか、命を取るのか。 何のために公共工事をやるのか。 雇用対策なら建築工事だけに限定する必要はない。 雇用対策を目的とするなら、医療産業に投資しても同様の効果が得られるはずである。 経済成長のためにはインフラ整備は重要であるが、閑古鳥が鳴く地方のインフラを整備しても効果は薄い。 もちろん、生死に関わるような重要なインフラは地方と言えども優先的に整備すべきだろう。 山間の村が積雪で孤立しないように、除雪体制の整った道路整備は必要である。 しかし、少し生活を便利にする程度のインフラ(例えば、地方空港)はどうしても必要な物だろうか。 ヘリコプターなどの着陸なら大規模な空港を作らなくても、河原を少し整備した程度の場外離着陸場でもできる。 緊急時の対応を考えても、田舎の空港はどうしても必要なものではないはずだ。 生活が便利になる速度を少し落とすのと、生死に関わる病気の高額な治療法が保険から外されるのと、貴方はどちらを選ぶだろうか。
作る前から閑古鳥が鳴くことが分かってる必要性の乏しい空港を作る金があるなら、その金を医療財源として使った方がマシではないのか。
性能当りで(コストが)高い、ということが日本の計算科学の将来に明らかな悪影響をもつ
73. GRAPE-DR 上の LINPACK (2009/11/17 追加) - スーパーコンピューティングの将来
日本以外はどこも、一つだけの国家プロジェクトにお金を全部いれて、他の芽をつぶすようなことはしていない
87. 中国での GPU(2010/7/30) - スーパーコンピューティングの将来
富士通の独自プロセッサマシンにどの程度、国際競争力があるのか?
そのプロセッサに国際競争力がないとしたら、そこにお金をかける意味が本当にあったのだろうか?
この京という大型プロジェクトをやるために、本来もっと意味があったかもしれない予算額の小さなプロジェクトをいくつも殺してしまったことは、結果としてマイナスなのではないか?
スパコン、つまりこういうこと? - 河野太郎公式ブログ
世界1位になっても株価への影響がなかった
「世界に売る努力必要」スパコン世界一も株主から不満の声 富士通総会 - MSN産経ニュース
と言われるだけの、国内企業の成長に全く繋がらない無駄プロジェクトに国際相場の5~10倍の費用を費やすくらいなら、競争入札で1台スパコンを調達して残りの金を医療財源として使った方がマシではないのか。
国民皆保険の財政一元化
国民皆保険制度は、実は、様々な健康保険組合の集合体で成り立っている。 そのうち、市町村国保が赤字なのであって、他は概ね黒字である。
表1 主な公的医療保険制度の比較
市町村国保 政府管掌健康保険 組合管掌健康保険 加入者数(平成15年3月末) 4619万人 3585万人(うち本人1881万人) 3057万人(うち本人1479万人) 加入者平均年齢(平成13年度) 52.5歳 37.2歳 34.0歳 老人加入割合(平成15年3月末) 26.0% 5.4% 2.6% 1世帯当たり年間所得(平成13年度推計) 153万円 237万円程度 381万円程度 1世帯当たり保険料調定額(平成13年度) 15.6万円 15.9万円(本人負担分) 17.6万円(本人負担分) 1人当たり診療費(平成13年度) 16.4万円 12.1万円 10.3万円 国保加入者は政管健保及び組合健保の加入者と比べて平均年齢が高く、平均所得が低い。 これは国保が、退職者や無業者等も含め、他の被用者保険制度の対象とならない人すべてを対象としているという構造的な要因によるものであり、国保財政悪化の最大の要因となっている。 近年では、高齢者人口の増加のみならず、雇用情勢の悪化による失業者等の加入者も増加している。 また、若者に比べて医療費が高い高年齢者が多いため、1人当たり診療費が他の保険制度よりも高いことも、財政負担の一因となっている。 一方、平均的な保険料負担額(調定額)は他の保険と大きく変わらない水準であり、所得に占める保険料の比率で見た場合、他保険と比べて国保の被保険者の負担は大きいと言える。
(参考3)医療保険制度の比較
市町村国保 国保組合 協会けんぽ 健保組合 被保険者 自営業者・無職等 自営業者等 主として中小企業のサラリーマン 主として大企業のサラリーマン 保険者数(21年3月末) 1,788 165 1 1,497 加入者数(21年3月末) 3,597万人 352万人 3,471万人(被保険者1,950万人)(被扶養者1,521万人) 3,034万人(被保険者1,591万人)(被扶養者1,443万人) 加入者平均年齢(20年度) 49.2歳 38.8歳 36.0歳 33.8歳 加入者1人当たり平均所得(総報酬)(20年度) 旧ただし書所得79万円 市町村民税課税標準額298万円(医師国保676万円、歯科医師国保223万円、薬剤師国保221万円、一般業種国保125万円、建設関係国保73万円) 総報酬218万円(旧ただし書所得102万円相当) 総報酬293万円(旧ただし書所得154万円相当) 加入者1人当たり医療費(20年度) 28.2万円 16.7万円 14.5万円 12.6万円 加入者1人当たり保険料(20年度) 8.3万円 12.5万円 8.9万円(事業主負担含め17.7万円) 9.1万円(事業主負担含め20.3万円) 公費負担割合 給付費等の55%/30,274億円 給付費等の39%/2,936億円 給付費等の16.4%10,447億円 定額/24億円 積立金額(積立比率) 2,741億円(4%) 2,774億円(39%) 0(-) 42,171億円(69%)
(参考4)付加給付の状況
1.医療費の自己負担の全額又は一部を償還
国保組合(22年5月調査) 健保組合(19年4月調査) 組合総数 165 1,520 実施組合数(本人) 36(22%) 1,075(71%) 実施組合数(家族) 22(13%) 1,044(69%) うち、医療費の自己負担の全額を償還(自己負担を無料化)している国保組合(22年5月調査)
入院(本人) 入院(家族) 外来(本人) 外来(家族) 備考 15組合 8組合 2組合 1組合 16組合が実施している左記の全てについて無料化を見直す方向 (注)
- 無料化を実施している16の国保組合の内訳は、医師国保1、歯科医師国保4、建設国保11。
- 健保組合の場合、自己負担を軽減しているところは多いが、無料化しているところはない。
2.傷病手当金を支給(22年1月調査)
国保組合 67% (165組合中110組合) 市町村国保 実施されていない。 健保組合 傷病手当金は法定給付であり、全ての組合で支給。上乗せの傷病手当付加金については、37%が実施(555組合) (19年4月調査) (注)傷病手当金は、傷病のため業務に従事することができなかった日について、定められた日額を支給するもの。
3.若干の国保組合で、葬祭見舞金、入院見舞金等を支給
まとめると、市町村国保が他と比べて財政状況が悪いのは、次のような理由による。
- 無職の人も加入しており平均所得が低いために収入が少ない
- 高齢化のため医療費が高くなり支出が多い
国民皆保険の財政一元化を実行すれば、市町村国保の財政状況は改善できる。 いずれの健康保険組合でも、貧乏人ほど保険料が安く、高額療養費なども貧乏人ほど医療費負担を安くしている。 つまり、国民皆保険制度の基本設計は、貧乏人ほど負担の少ない制度になるように考えられている。 それなのに、貧乏人は貧乏人だけの組合、金持ちは金持ちだけの組合、というふうに分かれて財政を独立させてしまうのは、制度の趣旨に反しているのではないか。 財政一元化によって、本来あるべき、貧乏人に優しい制度にすべきではないか。
組合管掌健康保険(単位10億円)
年度 収入計 保険料 国庫補助 支出計 保険給付 老人保健拠出 収支差引 準備金 平成17年 6,345 5,907 11 5,784 3,108 1,236 561 4,687 平成19年 6,736 6,156 8 6,273 3,284 1,178 464 5,011 平成20年 7,189 6,299 23 6,811 3,384 154 378 4,820
総務省統計局のデータでは、平成20年度の組合管掌健康保険は3780億円の黒字である。 先程の市町村国保の平成21年度の赤字額は2633億円だったので、財政一元化後は、約1千億円の黒字である。
また、「加入者1人当たり平均所得」と「加入者1人当たり保険料」を比較してもらいたい。 市町村国保と健保組合で所得が倍くらい違うのに、保険料は1割くらいしか違わない。 所得に比例した保険料になるように、健保組合の保険料を引き上げれば、保険料収入はかなり増えるはずである。 組合管掌健康保険事業状況報告 - 厚生労働省のデータを元に単純計算すれば、個人負担分の引き上げで9千億円強の収入増が見込める。 さらに、個人負担分に応じて事業主負担も引き上げれば合計2兆円ほどの収入増が見込める。
日本医師会も同様の試算をしている。
(参考)被用者保険の保険料率の格差
2010年度の保険料率は、協会けんぽ93.40‰、組合健保76.16‰である(表4.6.1)。
仮に、組合健保の保険料率を82.00‰(2009年度の協会けんぽの保険料率)に引き上げた場合、保険料の増収効果は約4,600億円である。 さらに組合健保の保険料率を93.40‰(2010年度の協会けんぽの保険料率)に引き上げた場合、保険料の増収効果は約1兆3,600億円である。
所得階層の細分化
国民皆保険制度は貧乏のための制度である。 貧乏人ほど保険料が安く、高額療養費なども貧乏人ほど医療費負担を安くしている。 言い替えれば、高い医療費を自己負担できるお金持ちに大金を給付する必要は乏しい。 それならば、所得階層区分を細分化し、金持ちの高額療養費限度額を引き上げるなどすれば、ある程度の保険財政の改善が見込めるだろう。 また、日本医師会では、高所得者の保険料の上限撤廃で数千億円の増収になると試算している。
(参考)国民健康保険の賦課限度額
国民健康保険の賦課限度額(保険料の上限)は年間63万円(基礎賦課額50万円、後期高齢者支援金等賦課額13万円)である。
国民健康保険の保険料は次のように計算され、給与所得のみの場合、単身世帯では年間給与所得796万円、平均的な世帯(世帯人数1.8人)では年間給与所得768万円で賦課限度額に到達する(表4.6.2)。
国民健康保険において年間所得800万円以上の世帯は世帯全体の2.1%(42.9万世帯)である。
仮に、年間所得800万円以上の世帯について、賦課限度額63万円を撤廃して、完全に所得比例にした場合、数千億円規模の増収になると試算される。
(参考)被用者保険の保険料上限
被用者保険においては、標準報酬月額の上限は、報酬月額が117.5万円以上の場合121万円である。 また、標準賞与の上限は年間540万円である。 したがって、総報酬1,992万円(標準報酬月額121万円×12か月+標準賞与540万円)で、保険料支払額は一定になる。 これを協会けんぽの保険料率で計算すると、年間保険料は最大で186万円である。 つまり、総報酬が1,992万円を超過すると、年間保険料は186万円で頭打ちになる。
総報酬2,000万円以上の被保険者の割合は、2008年調査では、政管健保(当時。現在は協会けんぽ)0.01%、組合健保0.03%である。 保険料増収効果はそれほど大きくないかもしれないが、日本医師会は、「すべての国民が、支払能力に応じて公平な負担をする制度」を基本理念として掲げており、報酬に比例して保険料を徴収すべきであると考える。
国民の安心を約束する医療保険制度 - 日本医師会P.35,36
必要性の乏しい医療の保険外し
必要性の乏しい医療の保険外しをして、実際にどの程度の支出削減効果があるのかは分からない。 しかし、最初に削減ありきではなく、本当に保険対象とする必要があるかを医学的見地から検討する前提であれば、当然、やるべきことだろう。 以前に事業仕分けで必要性の乏しい医薬品を保険から外そうという話があったが潰されてしまった。
さっそく、今回の漢方薬の問題だけど、あまりにもたくさんの人からメールが届いて、どの人も「このままでは漢方薬が使えなくなります!」「署名をお願いします!」ってメチャクチャにコーフンしてるし、メールに貼られてたURLから新聞記事を読んでみたら、どの新聞も「行政刷新会議の事業仕分けで漢方薬を保険適用の対象外にする方針が決まった」って書いてあるから、あたしは大慌てで、今朝、署名をお願いする告知をアップした。たとえば、以下は昨日の「毎日新聞」の記事だけど、これを読めば、誰だって漢方薬が保険適用の対象外にされたって思うだろう。
「事業仕分け:漢方薬の保険適用除外、医師や患者が反対運動」(毎日新聞)
27日に終了した「事業仕分け」で、漢方薬などを保険適用の対象外とする方針が打ち出された。 和漢薬研究が盛んな富山大学などの医師や研究者らは反発し、同大学の嶋田豊教授(51)=和漢診療学=は「漢方は全国の医師の7~8割が診療に取り入れている」と重要性を強調している。 富山大付属病院では医師や患者らが反対の署名運動を始めた。(2009年11月28日)
http://mainichi.jp/select/seiji/news/20091128k0000m040158000c.html
ね? こんな記事を読めば、みんな簡単に騙されちゃうと思う今日この頃、皆さん、いかがお過ごしですか?
‥‥そんなワケで、アチコチでいろんなことを言ってる人たちがいるけど、何よりも重要なのは「原典にあたる」ってことで、あたしは、この問題が議論された行政刷新会議の音源をすべて聞いてみた。 これは、11月11日に行なわれた「第2WG 2-5」の「後発品のある先発品などの薬価の見直し」っていう会議で、相手は厚生労働省だ。 声だけだから誰の発言なのか分かりにくいし、ぜんぶで63分もあるし、大事な部分はメモをとったり繰り返して聞いたから、ナンダカンダで1時間半も掛かっちゃったけど、最初に結論から言っとくと、この会議に参加した民主党の枝野幸男議員を始めとした仕分け人の面々は、誰1人として、「漢方薬を保険適用の対象外にする」なんて言ってない。 それどころか、「市販品類似薬を保険適用の対象外にする方針なのか?」っていう厚生労働省の官僚の質問に対して、ハッキリと否定してる。
だから、すべての新聞の報道は「デマ」であり、それに乗せられて署名なんか始めちゃった漢方薬関連の人たちも、慌てて署名をしちゃった一般の人たちも、みんな、バカマスコミに騙された被害者ってワケだ。 とにかく、真実を知りたい人は、自分の耳でこの音源を聞いてもらうとして、ここからは、聴覚障害者とメンドクサガリの人のために、あたしがフランク・ザッパに説明してこうと思う。
「病院で処方する医薬品は、市販品の定価よりも2%高く設定している。 もともとは15%も高く設定していたものを段階的にここまで下げた来た努力は認めるが、それでもまだ2%も高く設定されており、このぶんは全国の国民が支払っているのだから、この2%も削減すべきである」
「海外で使われている薬が国内で使えるようになるまでに長い時間が掛かるドラッグ・ラグについて、もっと短時間で使えるようにするために認可手続きを迅速化すべきである」
「町の薬局でも買えるビタミン剤、シップ薬、うがい薬などの市販品類似薬は、お年寄りなどは飲み残しも多いし、中には市販品を買ったほうが安いものも多い。 こうした市販品類似薬に関しては、保険対象外とすべきである」
これが、仕分け人の主張で、どこにも「漢方薬」なんて言葉は出て来ない。 各新聞の記事では、いかにも仕分け人たちが「湿布薬、うがい薬、漢方薬」って言ったように書かれてるけど、「漢方薬」って言葉を使ってるのは、財務省が作った論点ペーパーの中だけで、実際の会議では「ビタミン剤、シップ薬、うがい薬などの」って言って、「漢方薬」は別物として発言してる。 ようするに、マスコミ各社は、この「ビタミン剤、シップ薬、うがい薬などの」の「などの」の部分に、「葛根湯」みたいな「漢方薬の一部」も含まれるってことを激しく拡大して、まるで「漢方薬すべてを保険対象外にする」って言ってるみたいに報道したってワケだ。 そして、百歩ゆずって、仮に仕分け人が「すべての漢方薬を市販品類似薬に含みます」って言ったとしても、会議の最後には、次のようなやりとりをしてる。
厚労省 「先ほどの市販品類似薬の保険外の件ですが、これは方向はもう保険外ということなんですか?」
仕分け人 「いえいえ、私ども、そんなことは申し上げてはおりません。 これは当然、法改正も含めた、患者の負担を上げる政策ですので、実際それをどうするかと言うことは、国民的議論が必要、慎重な検討が必要だと言う立場でございます」
厚労省 「それは、ええと、方向性も今からだということですか?」
仕分け人 「おっしゃる通りでございます」
‥‥そんなワケで、このやりとりが、今回の会議の「最終結論」として現場で行なわれてるんだから、「このままでは漢方薬が使えなくなります!」なんてビックリマークまでつけてメールを送って来た人たちは、一度、深呼吸をして、落ち着いて欲しい。 仕分け人が主張したのは、あくまでも1つの提案として、「ビタミン剤やシップ薬やうがい薬などの市販品類似薬は、町の薬局で買ったほうが安いものもあるんだから、保険から外したほうがいいんじゃないか」って言っただけで、まだ方向性すら決まってないのだ。
つまり、会議の中では、誰1人「漢方薬を保険適用の対象外にすべき」だなんて言ってないし、それどころか、ビタミン剤やシップ薬やうがい薬に関しても、こうしたことは「国民的議論が必要、慎重な検討が必要」なので、方向性を決めるのもこれからだって言ってる。 そして、最終的な「評価コメント」においては、15人のうち11人が賛成したから「市販品類似薬は保険対象外とすべき」っていう基本方針を明記したけど、これにしたって何の強制力もない上に、総括として「どの範囲を保険適用外にするかについては、今後も十分な議論が必要である」って結んでるのだ。
これらの事実を見れば、今後、仮に「市販品類似薬を保険外とする方向」で進んでったとしても、マサカ、シップ薬と漢方薬とをおんなじ重要度で考えるとは思えないし、保険適用外にする「範囲」についての一文を明記してる以上は、ホントに病気の治療のために使ってる漢方薬まで除外するとは思えない。 それ以前に、「国民的議論が必要」って言ってんだから、まだ何も決まってない今の段階で、ヒステリックに大騒ぎすること自体がバカ丸出しだ。
必要性の乏しい医療の保険外しに関する仕分け人の主張はもっともであり、デマに基づいたロビー活動で潰されたのは非常に残念である。
窓口負担10割化
これは最後の手段だが、窓口負担を10割に増やせば医療保険財政は大幅に改善できる。 と言うと、国民皆保険制度をよく知らない人は、「窓口負担が10割では保険の意味がない」と言うかもしれない。 しかし、貧乏人にとって最も重要なものは高額療養費制度であって窓口負担率ではない。 高額療養費制度の詳細は貧乏人のための高額療養費制度を見てもらいたい。
(1) 医療保険計 平成20年度 医療費総括表(4~3ベ-ス)
件数 給付費 医療費 療養の給付 1,702,770,626 25,566,978,599 32,161,807,023 食事・生活療養費(差額支給分除く) 90,703 801,224 ---------- その他 49,804,072 386,264,458 504,317,776 特別療養費 2,619 26,709 35,565 高額療養費 14,346,231 1,061,652,763 ---------- 付加給付 ---------- 108,333,754 ---------- 合計 ---------- 27,124,057,508 32,666,160,363
分かりやすいようにグラフにしてみた。
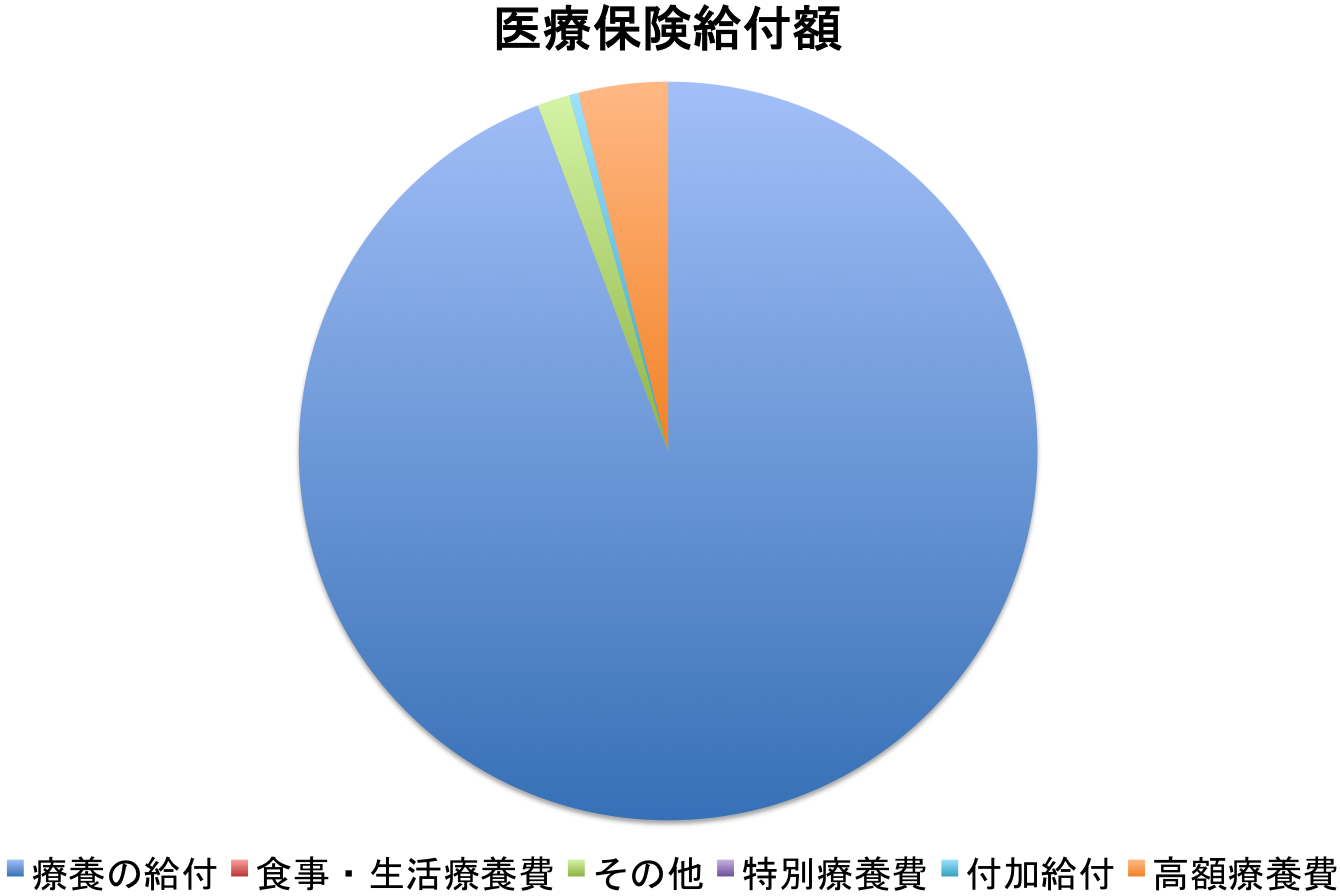
平成20年度における高額療養費は医療給付全体のわずか4%に過ぎない。 貧乏人にとって必要なのは、このたった4%の高額療養費制度である。 この高額療養費制度だけ残して、他の給付を廃止すれば、医療財政は大幅に改善する。 その代わり、確実に普段の軽い病気の個人負担は増えるだろう。 しかし、そのくらい、命に比べれば安い物ではないか。 医療費の個人負担が少々家計を圧迫するのと、生死に関わる病気の高額な治療法が保険から外されるのと、貴方はどちらを選ぶだろうか。
とはいえ、本当に貧乏な人にとっては、普段の軽い病気の個人負担が増えることも苦しい部分はあるだろう。 しかし、それは所得階層の細分化によって、低所得層の高額療養費限度額を大幅に引き下げば済むことである。 それによって、多少は、高額療養費の支出が増えると見込まれる。 それでも、医療財政が大幅に改善することは間違いないだろう。
政府・民主党は7日、外来患者の窓口負担に100円を上乗せ徴収する「受診時定額負担」の導入を断念する方針を固めた。 政府は同負担で得られる財源を使い、月ごとの医療費の支払額に上限を設けている「高額療養費制度」を大幅に拡充する方針だったが、財源を確保するメドが立たなくなり、同制度の拡充は年収300万円以下の低所得者らに限定する方針へと転換する。
「100円上乗せ」案には、7日の民主党「社会保障と税の一体改革調査会」(会長・細川律夫前厚生労働相)で、出席議員から「患者が患者を支える仕組みはおかしい」など異論が噴出した。 これを受け、事務局長の長妻昭元厚労相は党厚労部門会議の医療・介護ワーキングチーム(WT)に「政府とともに定額負担以外の方法で高額療養費制度を拡充する方法を検討してほしい」と指示した。
「患者が患者を支える仕組みはおかしい」などと馬鹿なことを言う議員は国民の代議員失格である。 国民皆保険制度は「患者が患者を支える仕組み」なのである。 健康保険の収入の約半分は患者が払った保険料であり、約半分は国庫からの支出(健保組合は事業者負担)である。 国庫は国民の払った税金が財源だし、事業者の収益も社員が働くことで得られるのだから、健康保険の収入のほとんどは元を正せば患者の負担である。 この馬鹿な議員がポケットマネーで国民皆保険制度を支えているわけではないのだ。
外来1回たったの100円なら、毎日通っても月3千円に過ぎない。 その程度の負担で高額療養費制度を大幅に拡充できるなら安い負担だろう。 月3千円さえ払えない貧乏人の負担が問題なら、収入に応じた免除を行なえば良いだけである。 むしろ、月3千円さえ払えない貧乏人のことを考えるなら、低所得者の高額療養費限度額(月額35,400円)を引き下げる方が重要だ。 外来1回たったの100円程度の負担をなくすために、患者にとって本当に必要な制度をぶちこわす馬鹿議員はとっとと議席を返上すべきだろう。
おまけ
診療報酬の抜本的見直し
開業医の診療報酬が高いと言う人もいるが、もっと深刻な問題は大病院の診療報酬が安すぎることだろう。 医療に掛かるコストを無視して財政が苦しいから一律切り下げ…なんてことをやっていたら日本の医療は崩壊する。 この問題に手をつければ、確実に、医療財政は悪化する。 だから、医療財政の改善策とセットでしか実行できない。
日本の診療報酬は、諸外国の医療費に比べて非常に安いと言われる。
海外の医療費はこんなに高い!!
「北米のニューヨーク、サンフランシスコや欧州のジュネーブで盲腸の手術をして入院すると、200万円以上もかかる!」
2008年に世界主要都市を対象に実施した盲腸手術入院の都市別総費用例の調査でも、このような傾向がみられました。
海外の主要都市で、「盲腸の手術を受けるための入院」の場合にかかる総費用例は下記の通り。 標準的な手術費、入院代を含めた治療費の例ですが、救援者費用を含めるとさらに費用がかかることになります。
また、日本では無料があたりまえの救急車も大半の国では有料が常識のようです。
盲腸手術入院の都市別総費用例
総費用には手術費の他、病室代、看護費用、技術料などを含みます。 一口に盲腸と言っても、症状は千差万別。腹膜炎を併発しているケースも多く、この場合は手術料もいっそう高くなります。 また、どの病院に入院するかによって料金にかなりの差がでる都市もあります。
2008年AIU調べ
都市名 費用 入院日数 サンフランシスコ 2,500,000 2泊3日 ニューヨーク 2,160,000 2泊3日 バンクーバー 1,500,000 2泊3日 ジュネーブ 2,970,000 3泊4日 ロンドン 1,512,000 2泊3日 パリ 1,134,000 2泊3日 ローマ 1,100,000 2泊3日 マドリッド 972,000 3泊4日 香港 900,000 2泊3日 上海 680,000 2泊3日 ソウル 630,000 2泊3日 バンコク 400,000 2泊3日 北京 200,000 2泊3日 シドニー 864,000 2泊3日 クライストチャーチ 864,000 2泊3日 ホノルル 1,950,000 2泊3日 グアム 864,000 2泊3日 ※総費用は、外国人が私立病院の個室を利用し手術も複雑でない場合を想定。 また総費用は手術費の他、看護費用、技術料などおよび平均入院日数の病室代などを含む。 1US$=108円で換算し、千円単位に四捨五入。
日本の場合は手術費用が
虫垂切除術6,210点
1点=10円
診療報酬の決まり方と最近の動き - 消費者庁
である。
2000年当時のデータで入院費用などを含めた総費用は
一週間で三十八万円
日医NEWS第1051号 - 日本医師会
らしい。
一部途上国を除けば、日本の盲腸手術の診療報酬は圧倒的に安い。
この診療報酬の異常な安さが病院経営を圧迫している。
2001年~2010年の医療機関の倒産件数は349件、老人福祉事業者は120件となり、医療機関の内訳は「病院」が85件、「診療所」が161件、「歯科医院」が103件となった
最大の問題は診療報酬が適正なコスト計算を行なわずに決定されていることだろう。 小泉政権時に「三方一両損」などという訳の分からない理屈で診療報酬が一律切り下げられたが、それこそ、適正なコスト計算が行なわれていない証拠である。 適正なコスト計算に基づいて無駄を切り詰めるなら、訳の分からない屁理屈を持ち出す必要はない。 既に採算ギリギリに設定されているなら、診療報酬を切り下げることは不可能である。 いずれにせよ、適正なコスト計算を行なっているなら、「三方一両損」などという屁理屈が出てくる余地はない。 コストを無視しているからこそ、「三方一両損」などという屁理屈が出てくるのである。 こうしたコストを無視した診療報酬切り下げは病院の経営を圧迫する。 病院側は何とかして経費を切り詰めようとして、薬の納入価を下げるよう業者に圧力を掛けて薬価差益を作り出す。 薬の納入価は薬価改定に反映されるので、日本の薬価は諸外国に例を見ないほど際限なく下がって行く。
類似薬効比較方式により算定された新薬(平成20年4月~平成21年9月収載分)の新薬算定時の比較薬に関する直近5年間の日本と欧米4ヶ国の価格推移
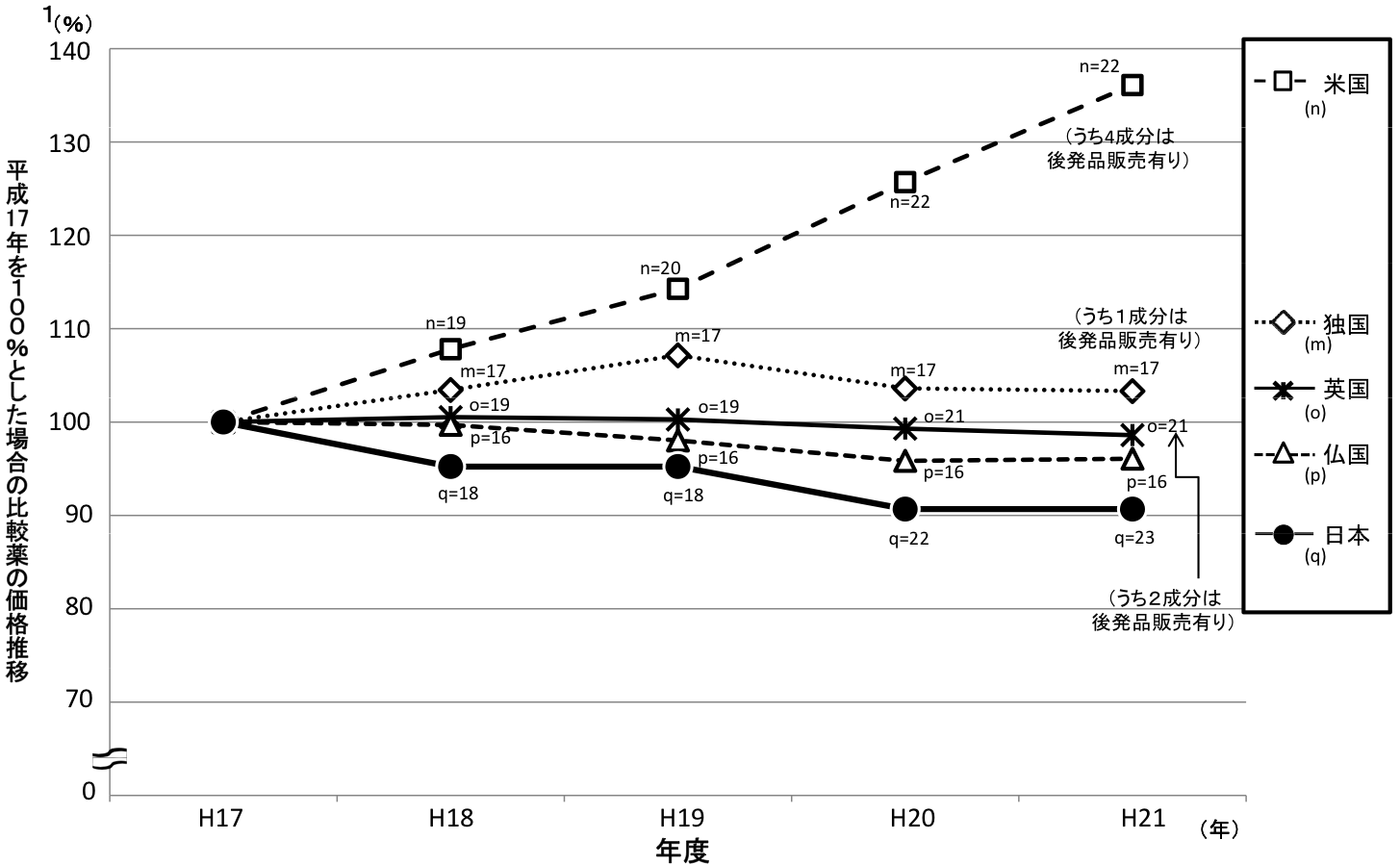
○平成21年9月18日中医協薬価専門部会提出資料「中医協薬‐4」の調査データから、平成17年の価格を100として、各国毎の価格の年次推移をプロットしたもの
後発品が初めて上市された先発品の前後5年間における日本と欧米4ヶ国における価格の推移
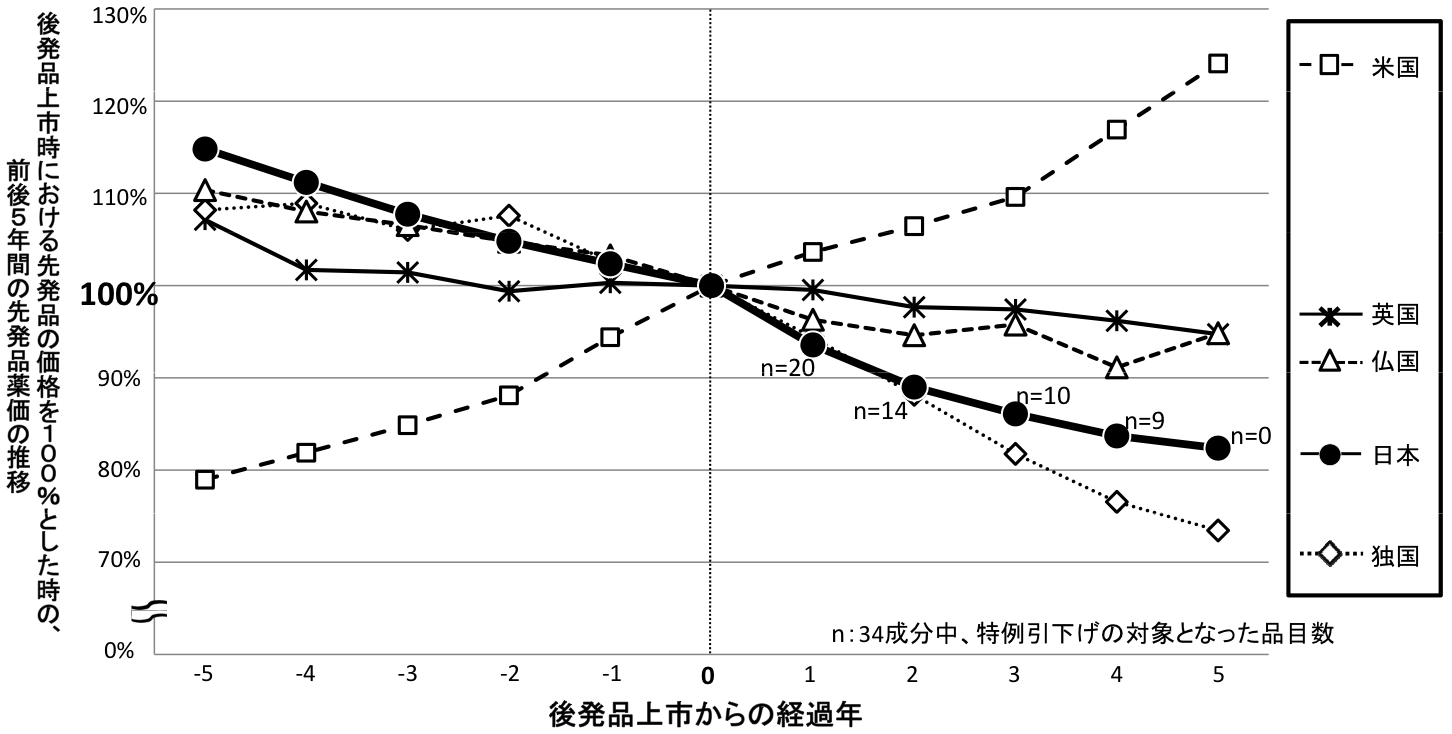
○平成14年度から平成17年度に日本で初めて後発品が薬価収載された新薬を対象とした(対象成分数:N=34)。
○日本では、後発品収載後、市場実勢価格による引下げに加え、約6~8%の特例引下げを実施している。
長期に亘り供給されている医薬品の価格推移(海外との比較)
長期に亘り供給されている古い医薬品について、欧米諸国においては過去10年間で価格が上昇あるいは横這いの傾向にあるが、日本においては価格が下落している。
価格推移の品目別内訳(2000年の価格を基準にした、2010年の価格推移)
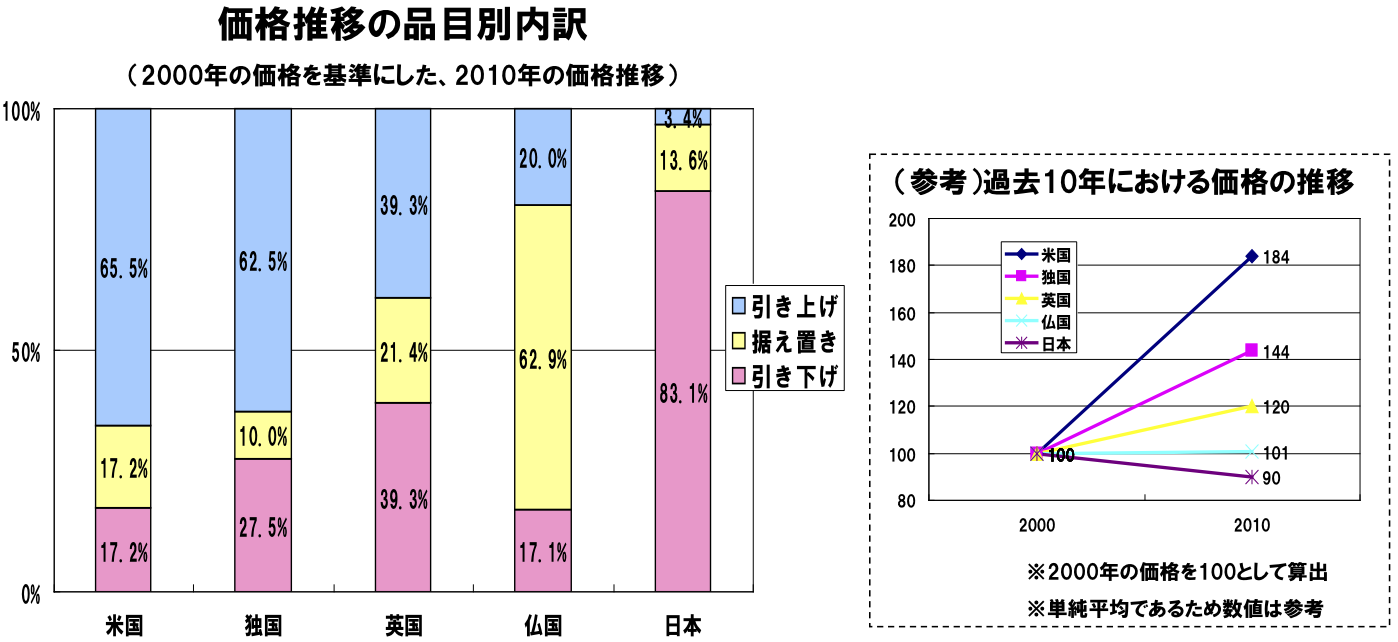
※調査対象は初発製剤が昭和42年以前より供給されている製品で、海外価格が把握できたもの(日本n=60、海外は国毎に把握数は異なる)
※指数が97~103を据え置きとした
これはドラッグラグ・未承認薬問題を発生させる一因となる。 また、コストを無視した診療報酬の切り下げは勤務医の労働環境等にも悪影響を与える。
実は米国にも日本のような医療制度にしたいと思っていた人は少なくなかったんです。 たとえば、平成4年、クリントン政権時代に大統領夫人のヒラリー現国務長官は、米国厚生長官のサリバン氏に日本の医療現場を視察させています。 日本は低い乳幼児死亡率や健康寿命世界一で、WHO(世界保健機関)から世界一と折り紙付きの評価をされているが、どのように国民皆保険制度を維持しているか、非常に興味を持ったわけです。
しかし、サリバン長官は1週間もすると、これ以上見てもしようがないと帰ってしまった。 視察先は、当時、立て替え前だった古い国立がんセンターでしたが、勤務医などのあまりにも過酷な労働状況やみすぼらしい診療システムを見て、『ボロボロに疲れきっている勤務医たち。医師の犠牲と我慢のうえに成り立っている制度は遠からず崩壊するだろう』とサリバン長官が喝破したからです。
このように、コストを無視した診療報酬の切り下げは、医療の様々な所で歪みを発生させている。 この問題を解決するには、適正なコスト計算をし、コストに見合う額まで診療報酬を引き上げる必要がある。 しかし、それを実行すると確実に保険財政が大幅に悪化するから、保険財政の大幅な改善策が必要である。 既に挙げた改善策のうち、診療報酬引き上げを賄えるものは医療以外の予算からの振替と患者の窓口負担増加くらいである。 大幅な医療予算増を見込めないなら、患者の窓口負担増加は避けられないだろう。 それでも、この問題に手を付けないと、いずれ、日本の医療は崩壊しかねない。
メニュー
素晴らしき国民皆保険制度
医療制度問題
- 混合診療問題に関する誤解
- 混合診療より保険充実がまずありき(MRIC)
- ドラッグラグ・未承認薬の本質と改革案
- 小野俊介准教授による分析
- 使えない承認済医薬品
- 使い難い55年通知(適応外処方)
- 特許制度と医療制度の乖離
- 自由診療の問題
懸念事項
- 混合診療による国民皆保険崩壊の原理
- 混合診療に関わる医療利権
- インチキ療法蔓延の懸念
- 混合診療解禁の必要性はあるか?
それぞれの改革案
マスコミ報道等
- 混合診療社説と言う名のプロパガンダ
- 日本の薬価は高いのか?「薬価の国際比較調査にもとづく医療保険財源提案(薬価の国際比較-2010年薬価の比較調査報告書-)」
- まずは薬価全体を引き上げよ!ニボルマブ(オプジーボ)を下げる前に