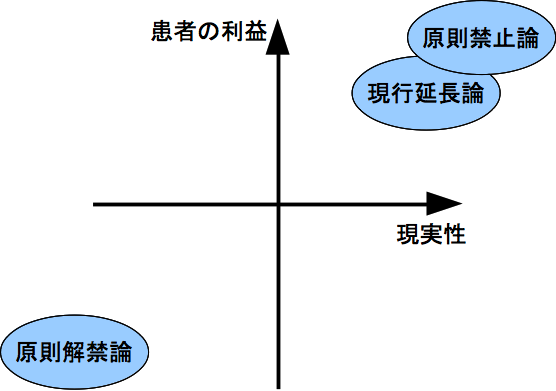
最悪の暴論=原則解禁論
各論比較
| 原則解禁論 | 現行延長論 | 原則禁止論 | |
|---|---|---|---|
| 医療上の必要性が高い混合診療 | 全面解禁 | 評価療養を慎重に拡大 | 期間限定解禁 |
| 医学的根拠の乏しい混合診療 | 全面解禁 | 禁止 | 禁止 |
| 危険性の高い混合診療 | 全面解禁 | 禁止 | 禁止 |
| アメニティ項目・医療外サービス | 全面解禁 | 選定療養で対応 | 選定療養で対応 |
| 民間企業参入 | 可能な限り拡大 | 国民皆保険原則でのみ | 国民皆保険原則でのみ |
| 詐欺対策・安全対策 | 別途規制 | 制度に内包 | 制度に内包 |
| 患者負担 | × | △ | △ |
| 医療財政 | × | △〜◎ | ○ |
| 短期的治療機会(混合可能患者) | ◎ | △ | ○ |
| 短期的治療機会(混合不能患者) | △ | △ | △ |
| 長期的治療機会(混合可能患者) | × | △ | ○ |
| 長期的治療機会(混合不能患者) | × | △ | △ |
| 支持者 |
|
|
注:医療財政と長期的治療機会はバーターであり一概には言えない。たとえば、原則解禁論であっても長期的治療機会を犠牲にすれば医療財政の改善は可能である。表では、長期的治療機会が同等である場合の医療財政の有利不利、医療財政が同等である場合の長期的治療機会の有利不利を記載した。
誰のため何のための混合診療か?
混合診療を解禁する口実は複数ある。
- 患者の治療機会を増やすため
- 医療財政を改善するため
- 市場原理を導入して質・価格の効率を上げるため
- 医療産業への参入を自由化して経済を活性化させるため
これらの理由による解禁は、お互いに、必ずしも、利害が一致しない。 それなのに、利害の相反する理由を混同して混合診療解禁論を唱え、その結果、主張が支離滅裂になる事例が多い。
患者の利益
患者の治療機会を増やすためであるならば、患者の不利益にならない制度でなければならない。 しかし、原則解禁派の主張は、いずれも、患者の利益を口実にしながら、患者の利益を全く考慮していない。
保険診療の拡大停止または縮小
原則解禁派の主張では、保険診療の拡大停止または縮小につながるが、それは患者の利益に相反する。 とくに、医療費削減とセットで語られた場合は、明らかに、患者の利益に相反する。 数学的な証明は後述する(医療財政の項)が、原則解禁論では、現状維持でも確実に医療財政が悪化する。
それに、混合診療が解禁されれば、いずれ保険診療は削られ、貧乏人が受けられる医療の質は低下する。 それなりの収入がある人でも病気になったときのために民間保険に加入せざるを得なくなる。 オリックス大もうけ。 そのようなことを言ったら、「混合診療解禁がすぐに保険診療縮小につながるわけではない」と反論された。 なるほど、可能性としては、混合診療を解禁しつつ、効果的な保険外診療を順次保険診療に組み込んでいくという制度もあるかもしれない。 エビデンスが十分確立していない高度医療はまず保険外診療で行い、評価が確立し、コストが下がってきたところで保険適応を認めるのだ。
よさげに思えるが、まずそのようなことにはならない。 そもそも混合診療を解禁しましょうと言っている人たちの目的は、保険診療を削って自分たちの取り分を増やすことにある。 削れるだけ削ってくるに決まっているじゃないか。 しかも彼らは、その目的を隠していないよ。 むしろ、公的保険財政が改善するからこそ、混合診療解禁は良いと言っている。 ■「混合診療の問題点について」大阪府医師会 難波俊司副会長講演(大阪府医師会)や、■混合診療、解禁するとどうなる?(「やぶ医師のつぶやき」〜健康、病気なし、医者いらずを目指して)でも引用されているが、規制改革・民間開放推進会議の官製市場民間開放委員会が作成した資料を見てもらえば一目瞭然である。
混合診療解禁で保険診療が縮小されるのはガチ - NATROMの日記
混合診療を解禁しても、直ちに保険給付範囲内の医療が縮小されることにはならない。 しかし、将来において、本来は保険適応とすべき新しい有用な医療が保険適応されなくなることが危惧される。 混合診療解禁を推進する立場の規制改革・民間開放推進会議は、保険診療が縮小された制度を「本来目指すべき制度」としている(参考:■混合診療解禁で保険診療が縮小されるのはガチ)。 また、製薬会社も、保険適応をとるインセンティブが小さくなる。 混合診療が禁止されていれば、日本で薬を売ろうとするならばなんとかして保険適応を取らなければならない。 しかし、混合診療が解禁されて一定の売り上げが見込めるのであれば、無理に保険診療を取らなくてもいい、取りにいかないほうがいいと判断されることもあるだろう。
混合診療を解禁しただけでは、必ずしも直ちに保険給付範囲内の医療が縮小されることにはならないことは、■混合診療のメリットとデメリットでも指摘した。 しかしながら、混合診療を全面解禁すれば、将来的には保険診療は縮小されると予測される。
確かに、混合診療を解禁した直後であれば、ある程度の経済的余裕のある患者の選択肢は増える。 しかし、いつまで経っても新薬が保険適応にならなければ、長期的にみて患者の利益にはならない。 混合診療枠で一定の売り上げがあれば、製薬会社はコストをかけて保険適応をとりにいくインセンティブが薄れる。 患者側も、混合診療を受けられる人と受けられない人とで分断され、一枚岩で保険適応を求める運動がしにくくなる。
だいたい、利権とか内心とか言い始めたら、混合診療解禁派だって、「混合診療が解禁されたらウチの会社が扱っている民間医療保険がバカ売れ」「貧乏人の医療費のために税金や保険料が増えるのはまっぴらごめん。俺様は民間医療保険に入るぐらいのお金はあるし~」だろう。
次のようなやり取りで医療保険の財源も減らされるだろう。
- 財務省「お金がないから医療関係の予算を減らすよ」
- 厚生労働省「患者の命を守るために保険診療は拡大すべきです!」
- 財務省「混合診療があるから保険診療を減らしても問題ないでしょ?」
それに対して、原則解禁派は、明確な反論を返さないか、あるいは、保険診療を縮小すべきと主張する。
「混合診療は解禁するけど、それはそれとして必要な医療はバンバン保険適応にする」のであれば、混合診療解禁に対する反対は少なくなるであろう。 だが、混合診療解禁賛成派で、そのような主張をしている人はあまりいない。 たいていは、池田氏のように、「保険の対象を縮小しようぜ。公的保険財政は苦しいから仕方ないじゃん」と言っている。 反対されて当然とは思わないのだろうか。
患者のためと言いながら、患者の利益に相反する主張をするのはおかしい。 もちろん、初めから患者の利益を無視した主張は論外である。
インチキな“治療”の横行
現在でも自由診療にて、エビデンスが十分に得られていない医療が行われているが、混合診療を全面解禁にすることで、これが広がりうる。 たとえば、入院中に保険診療外の代替医療を行えば、現行の制度では入院費も全額自己負担にするか、代替医療部分は無料にするかしかない。 しかし、混合診療が全面解禁になれば、入院費の部分は3割負担でよい。 これまでは癌に対する自由診療は外来のみのクリニックが主流であったが、仮に混合診療が全面解禁されれば検査を兼ねた1泊入院で行うところが出てくると私は予想する。
他にも、通常の外来での保険診療に加え、オプションの自由診療部分を付加価値として提供できるようになる。 風邪にビタミン注射は効果がないため、現在では保険診療内でむやみにビタミン注射を行えば、保険者から査定される。 つまり、保険者から医療機関に対して7割分の医療費が支払われない。 しかし、混合診療枠でビタミン注射を行えば、保険者による査定を気にしなくてもすむ(参考:■ビタミン注射もいかが?混合診療解禁問題)。 現在でも、「点滴バー」などと称してビタミン注射を自由診療枠で行う医療機関もあるが、混合診療解禁によって、病気で受診した患者にビタミン注射を勧めることが可能になる。
これに対して、原則解禁派は、インチキ“治療”法を防ぐ対策を講じれば良いと主張するだけで、具体的な対策案は全く示さない。 現行の規制(混合診療禁止)を撤廃しろと言いながら、それと同等以上の効果が期待できる規制を提案しないのだ。 それは「刑法の殺人罪を撤廃しろ。殺人事件を防ぐ対策を講じれば問題ない。」と主張することと大差ない。 対策を講じるべきと言うだけなら簡単だが、効果のある具体的提案をしなければ有効な対策は講じようがない。 できもしない対策を講じろと言うだけなら絵に描いた餅でしかない。
安全性
保険診療でも全く事故がないわけではない。 しかし、そのことを理由に自由診療の安全性を問わなくて良いと言うなら暴論である。 野放しでは危険なものも、国が管理することで可能な限り安全に近づけることができる。 100%の安全性は保障できないとしても、国が管理しているからこそ事故が減るのであり、国の管理が行き届かないものに比べれば安全性は高い。 例えば、高速道路を100km/hに規制しても、スピード違反はなくならないし、事故も起きる。 この場合、違反や事故を減らす新たな方策を問うのは当然だ。 しかし、規制が違反や事故を減らしている事実を無視して、対案も示さずに規制を撤廃しろと言うのは暴論である。
薬害エイズ事件においては、国が加熱製剤の早期承認のために手を尽くした。 イレッサ薬害事件においては、国が早急に安全対策を指示した。 何れの事例も、国の管理がなければ、もっと健康被害が拡大したと考えられる事例である。
一方で、脂肪吸引による死亡やレーシックによる失明などは、国の管理の行き届かない自由診療で起きる事故は、問題が大きくなってから発覚することが多い。 健康食品による健康被害などもそうである。 これらの健康被害も国が介入することによって被害を減らしてきた事例である。
詐欺対策・安全対策のまとめ
| 原則解禁論 | 現行延長論 | 原則禁止論 | |
|---|---|---|---|
| 危険or無効なもの | 別途規制 | 禁止 | 禁止 |
| 評価できるデータが無いもの | 全面解禁 | 治験のみ | 治験のみ |
| 評価が確定していない有望なもの | 全面解禁 | 高度医療 | 高度医療 |
| 評価がほぼ確定した有用なもの | 全面解禁 | 公知申請 | 公知申請 |
| 国が把握していないもの | 全面解禁 | 禁止 | 事前申請により個別に審査 |
原則解禁論の問題は、危険あるいは無効と分かっているものだけを規制するブラックリスト方式を採用することにある。 つまり、評価できるデータが無いものや国が把握していないものも解禁対象になる。 そのため、原則解禁論では、それらに含まれる危険あるいは無効なものは野放しになる。 これでは、インチキなものが次々と生まれるイタチごっこに対しては対策が完全に後手に回り、詐欺対策・安全対策が事実上機能しない。
これに対して、原則解禁派は、別途、薬事法等で規制を実施すれば良いと言う。 しかし、具体的対案も示さず、非現実的な楽観論を唱えるだけでは反論にならない。 薬事法では、明確に、広告の禁止や特定成分の含有禁止を謳っているが、それでも、個別商品への規制は後手に廻っているのが実情である。 現状では、混合診療を規制しているおかげで、保険医療機関が行なう医療行為は健康食品類のような酷い野放し状態にはなっていない。 しかし、原則解禁論では、健康食品類の野放し状態が保険医療機関が行なう医療行為にまで拡散しかねない。
国が検討のまな板に上げないものへの混合診療の道を切り開く必要があるとしても、原則解禁という乱暴なやり方を採用する必要は全くない。 それならば、医療機関が保険外併用療法として使いたいものを事前申請し、その使用の是非を個別に審査する制度を設ければ良い。 そうすれば、検討のまな板に上がらないものも審査の対象になるし、危険あるいは無効なものに対しても事前に規制することが可能になる。
医療財政
現状で、保険財政はかなり赤字であるとされる。 また、ドラッグラグ・未承認薬問題の対策を講じれば保険財政の悪化をもたらす可能性はある。 これらに医療財政問題には何らかの対応が必要であるが、そのために混合診療を解禁しろと言うのは拙速な暴論である。 現実的医療財政改革のとおり、混合診療解禁より患者の不利益が小さい財政改善策は複数ある。
- 医療以外の予算削減
- 国民皆保険の財政一元化
- 所得階層の細分化
- 必要性の乏しい医療の保険外し
- 窓口負担10割化
何を最優先すべきかを考えて、様々な改革案を比較検討すべきだろう。 そのうえで、混合診療解禁が止むを得ないと言うのならば話は分かる。 しかし、他の改善策を比較検討しないうちに、真っ先に患者に多大な不利益を及ぼしかねない方法を選択するのは筋が違う。 また、医療財政改革とドラッグラグ・未承認薬問題の現状維持の両立不可能なことは数学的に証明できる。
- 混合診療禁止での保険診療の医薬品の利益を①とする。
- 混合診療解禁での保険診療の医薬品の利益を②とする。
- 自由診療での医薬品の利益を③とする。
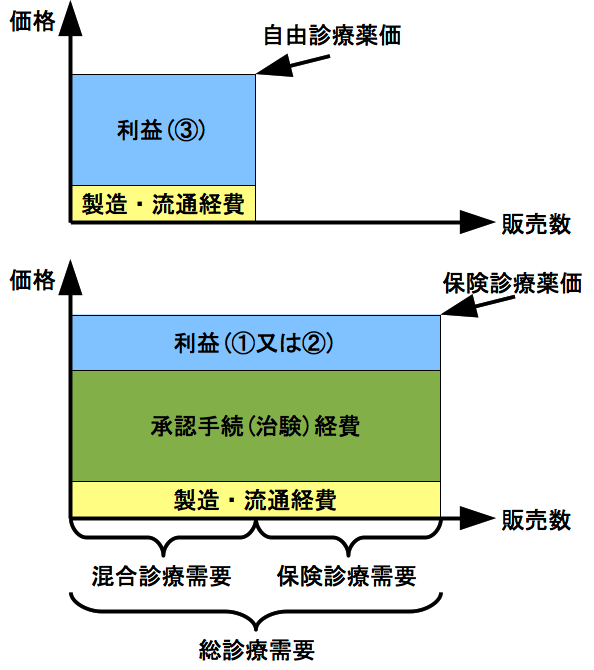
この定義で承認によって得られる追加利益を計算すると次のようになる。
- 混合診療禁止での承認によって得られる追加利益=①
- 混合診療解禁での承認によって得られる追加利益=②−③
ここで、①=②と仮定すると、承認によって得られる追加利益は、混合診療解禁によって減る。 よって、製薬会社の承認意欲は減退する。 そして、③が大きければ大きいほど、承認意欲の減退も大きい。 混合診療解禁の必要性が高いということは、混合診療需要が多いということである。 よって、混合診療解禁の必要性が高いのであれば、当然、③は大きくなる。 つまり、混合診療解禁の必要性が高ければ高いほど、解禁による製薬会社の承認意欲の減退が激しくなる。 そして、製薬会社の承認意欲は減退すれば、確実に、ドラッグラグ・未承認薬問題は悪化する。
原則解禁派は対策をとれば良いと簡単に言うが、それは極めて非現実的な夢物語である。 ドラッグラグ・未承認薬問題の悪化を防ぐためには、製薬会社の承認意欲を現状維持としなければならない。 では、製薬会社の承認意欲を現状維持とするにはどうすれば良いか。 そのためには、承認によって得られる追加利益を、制度変更前後で変わらないようにする必要がある。 つまり、①=②−③が成立する必要がある。 式を変形すると、②=①+③となる。 よって、この場合、保険診療の医薬品の利益が増えなければならない。 そして、総診療需要が変化しないのであれば、これは保険診療の薬価の引き上げを意味する。 薬価を引き上げれば、それに伴って保険支出も増える。 ③が大きければ大きいほど、薬価の引き上げ幅も大きくなり、保険支出も増える。 混合診療解禁の必要性が高ければ高いほど、保険支出も増え、保険財政は悪化する。 以上のとおり、解禁後のドラッグラグ・未承認薬問題の悪化を防ぐためには、大幅な医療財源の増額が避けられない。
市場原理
質的効率
質的効率については、情報の非対称性のために市場原理は機能しない。
一般的には自由競争は市場を効率化するが、医療業界は自由競争ではあまりうまくいかない。 なぜか。理由はいろいろあるが、その一つは情報の非対称性である。
通常、商品を買うときにはその商品の質を買い手は評価できる。 1万円の洋服を買うのは、1万円の価値があると判断してから買えばよい。 情報の非対称性の説明でよく持ち出される中古車市場においてすら、商品を買ったあとでスカと分かれば、次からその業者から買わない、その業者の評判を共有する、など、買い手が売り手に対抗する方法はある。
では医療においてはどうか? 病室の清潔さ、食事の質、医師の態度、説明が十分かどうかなどは、買い手が評価しうる。 しかし、肝心の医療行為の質そのものの評価は、以前■ヤブ医者マップは役に立たないで指摘したように、たいへんに困難である。 5年生存率が90%の疾患の手術を受けた患者さんは、術直後はもちろん、5年後ですら受けた手術の質は評価できない。 本当は10%に入るところを名医により生きながらえたのかもしれないし、60%しか助けられないヤブ医にあたったのかもしれない。
医療業界が自由競争ではうまくいかない理由 - NATROMの日記
医療の質を患者が判断するのは困難である。 たとえば、平均的な医師が治療すれば90%の確率で治癒する疾患を、95%の確率で治せる名医がいたとしよう。 名医でも治せない5%の患者はいるわけである。 治らなかった患者側からみて、主治医が名医か、平均的な医師か、あるいはヤブなのかは判断できない。 「90%が治るはずの病気を治せなかった」と、名医をヤブ医者マップに登録することだってある。
実際の診療では一律90%で治るなどありえないわけで、年齢や進行度や合併症などで治癒確率は異なる。 治り難いと思われる症例は高次病院に紹介され、多くの医師から信頼される病院/医師にほど、難治例が集まる。 患者側からの自己申告でヤブ医師マップを作ると、簡単な症例のみを診る医師は登録されず、難治例を診る機会の多い医師ほど登録されやすくなるだろう。
実際の診療やネットで見聞きする「あの医者は酷い」という声を聞くに、一部にはなるほどもっともであるというものもあるが、「それのどこが酷いの?」というものが多い。 最近聞いたのでは、インフルエンザに対してタミフルを処方しようとした「酷い医者」にあたってしまったため、病院をハシゴして3件目で「抗生物質を処方してもらった」という例。 言うまでもないがインフルエンザに抗生物質は無効である。 この患者様の主観では、3件目の病院がいい病院で、1件目がヤブということになる。
他にも、「発病初期でインフルエンザと診断できなかったからヤブ」「末期がんを助けられなかったからヤブ」「わざわざ遠くから話を聞きに来たのに説明がない!(アポイントなしでイキナリ主治医に話を聞きにいったのだ。もちろん近くの家族には説明済み)」「説明のないまま気管内挿管された!(「助けるためになら何でもしてください」と別の家族が言ったのだ)」。 ええ、ええ、いくらでもありますとも。 情報の非対称性がある分野では、顧客の声を集めてもあまり役に立たない。 役に立つのは、せいぜい、病室がきれいとか、食事がうまいとか、待ち時間が少ないとか言う情報ぐらいであろう。
価格的効率
価格的効率面で見た場合、市場原理を導入する意味はない。
結局日本が極端に医療費を切り詰め、アメリカは贅沢に使ってはいるが、医療を市場原理に委ねており、社会全体の効率が非常に悪くなっていることがわかります
市場原理と医療制度 - 愛知県医師会
とされるように、市場原理を導入している米国の方が価格的効率は悪い。
日本の診療報酬は、諸外国の医療費に比べて非常に安いと言われる。
海外の医療費はこんなに高い!!
「北米のニューヨーク、サンフランシスコや欧州のジュネーブで盲腸の手術をして入院すると、200万円以上もかかる!」
2008年に世界主要都市を対象に実施した盲腸手術入院の都市別総費用例の調査でも、このような傾向がみられました。
海外の主要都市で、「盲腸の手術を受けるための入院」の場合にかかる総費用例は下記の通り。 標準的な手術費、入院代を含めた治療費の例ですが、救援者費用を含めるとさらに費用がかかることになります。
また、日本では無料があたりまえの救急車も大半の国では有料が常識のようです。
盲腸手術入院の都市別総費用例
総費用には手術費の他、病室代、看護費用、技術料などを含みます。 一口に盲腸と言っても、症状は千差万別。腹膜炎を併発しているケースも多く、この場合は手術料もいっそう高くなります。 また、どの病院に入院するかによって料金にかなりの差がでる都市もあります。
2008年AIU調べ
都市名 費用 入院日数 サンフランシスコ 2,500,000 2泊3日 ニューヨーク 2,160,000 2泊3日 バンクーバー 1,500,000 2泊3日 ジュネーブ 2,970,000 3泊4日 ロンドン 1,512,000 2泊3日 パリ 1,134,000 2泊3日 ローマ 1,100,000 2泊3日 マドリッド 972,000 3泊4日 香港 900,000 2泊3日 上海 680,000 2泊3日 ソウル 630,000 2泊3日 バンコク 400,000 2泊3日 北京 200,000 2泊3日 シドニー 864,000 2泊3日 クライストチャーチ 864,000 2泊3日 ホノルル 1,950,000 2泊3日 グアム 864,000 2泊3日 ※総費用は、外国人が私立病院の個室を利用し手術も複雑でない場合を想定。 また総費用は手術費の他、看護費用、技術料などおよび平均入院日数の病室代などを含む。 1US$=108円で換算し、千円単位に四捨五入。
日本の場合は手術費用が
虫垂切除術6,210点
1点=10円
診療報酬の決まり方と最近の動き - 消費者庁
である。
2000年当時のデータで入院費用などを含めた総費用は
一週間で三十八万円
日医NEWS第1051号 - 日本医師会
らしい。
一部途上国を除けば、日本の盲腸手術の診療報酬は圧倒的に安い。
また、日本の薬価も、事実上、市場原理よりも価格が下がる傾向にある。 実態を調べてみると、新薬・旧薬とも、欧米よりも独自の薬価改訂制度を採用する日本の方が大きく下がっている。
類似薬効比較方式により算定された新薬(平成20年4月~平成21年9月収載分)の新薬算定時の比較薬に関する直近5年間の日本と欧米4ヶ国の価格推移
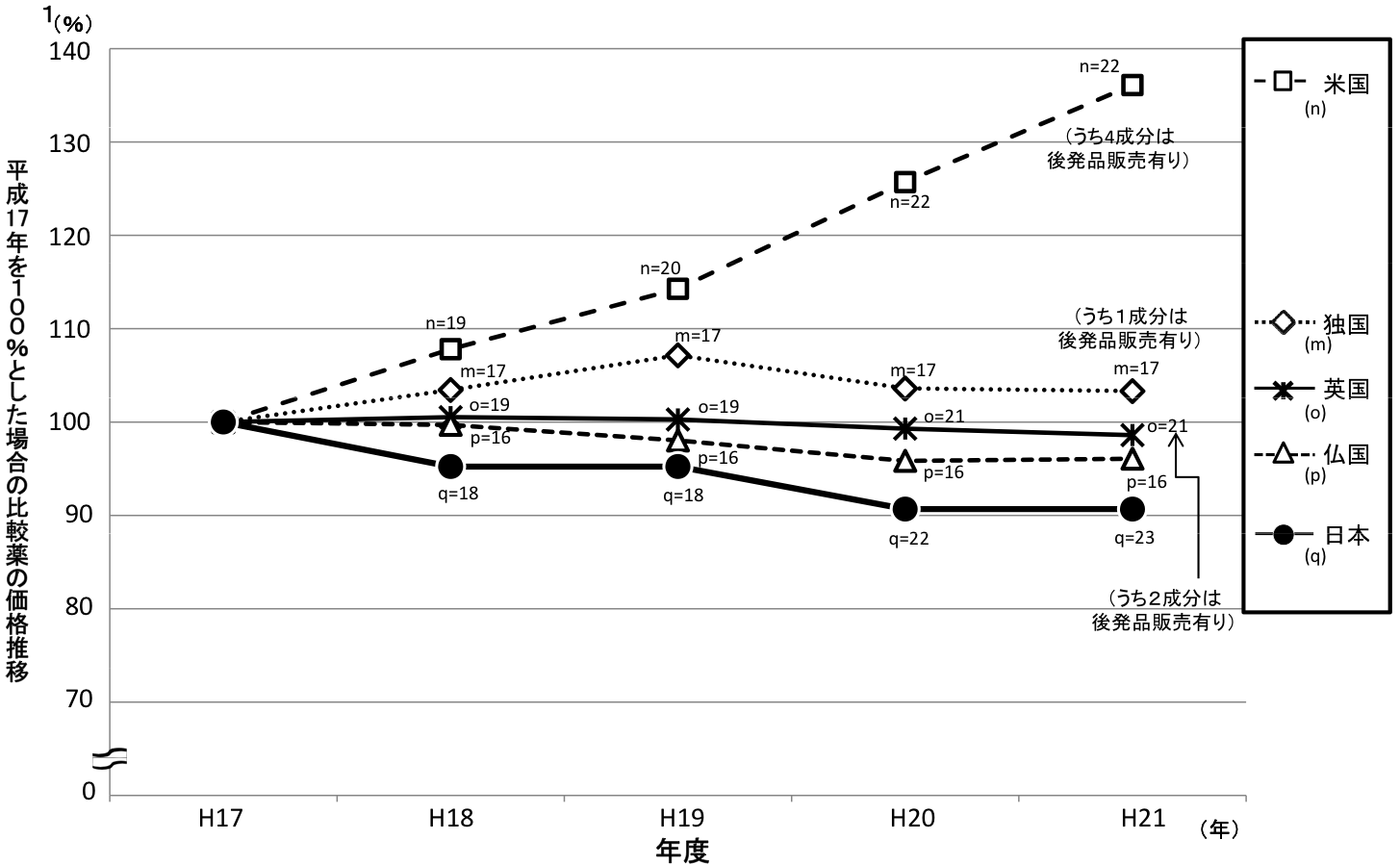
○平成21年9月18日中医協薬価専門部会提出資料「中医協薬‐4」の調査データから、平成17年の価格を100として、各国毎の価格の年次推移をプロットしたもの
後発品が初めて上市された先発品の前後5年間における日本と欧米4ヶ国における価格の推移
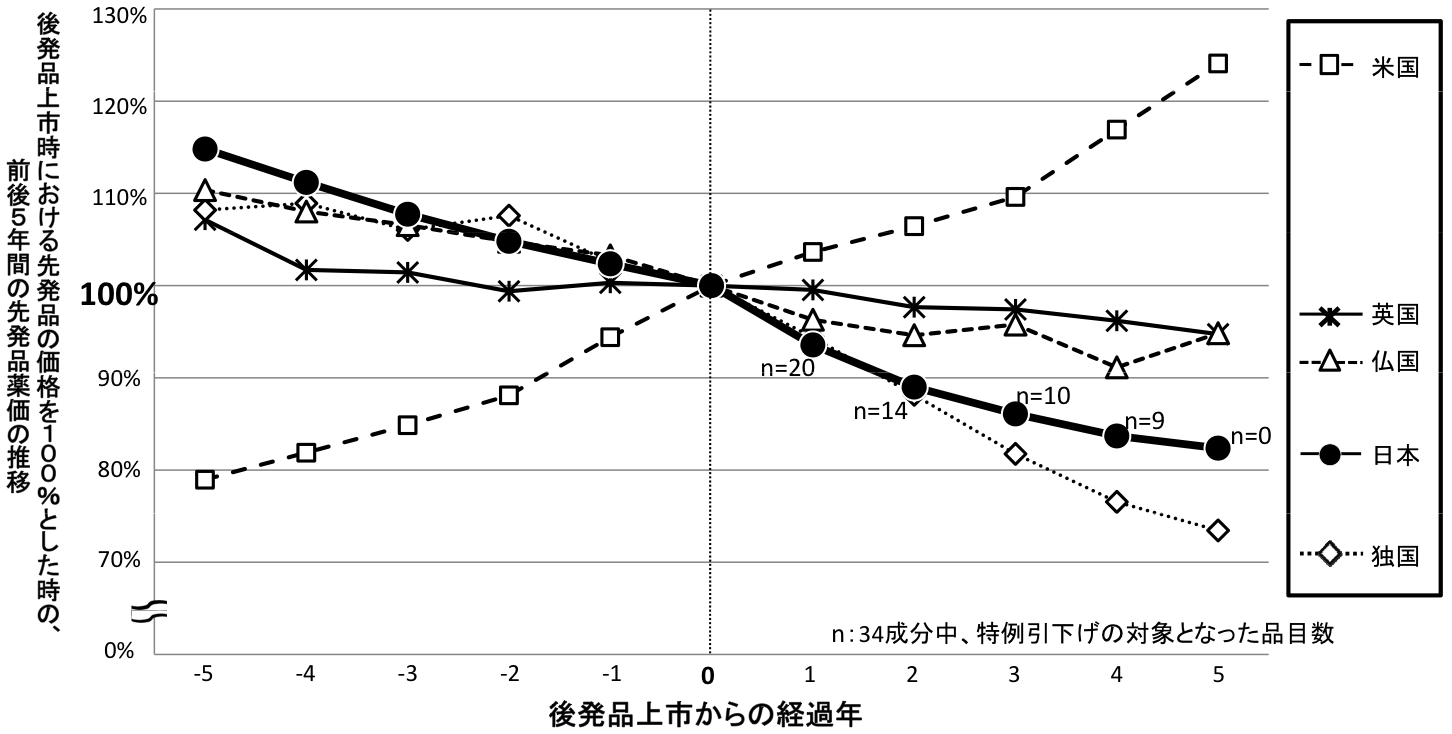
○平成14年度から平成17年度に日本で初めて後発品が薬価収載された新薬を対象とした(対象成分数:N=34)。
○日本では、後発品収載後、市場実勢価格による引下げに加え、約6~8%の特例引下げを実施している。
長期に亘り供給されている医薬品の価格推移(海外との比較)
長期に亘り供給されている古い医薬品について、欧米諸国においては過去10年間で価格が上昇あるいは横這いの傾向にあるが、日本においては価格が下落している。
価格推移の品目別内訳(2000年の価格を基準にした、2010年の価格推移)
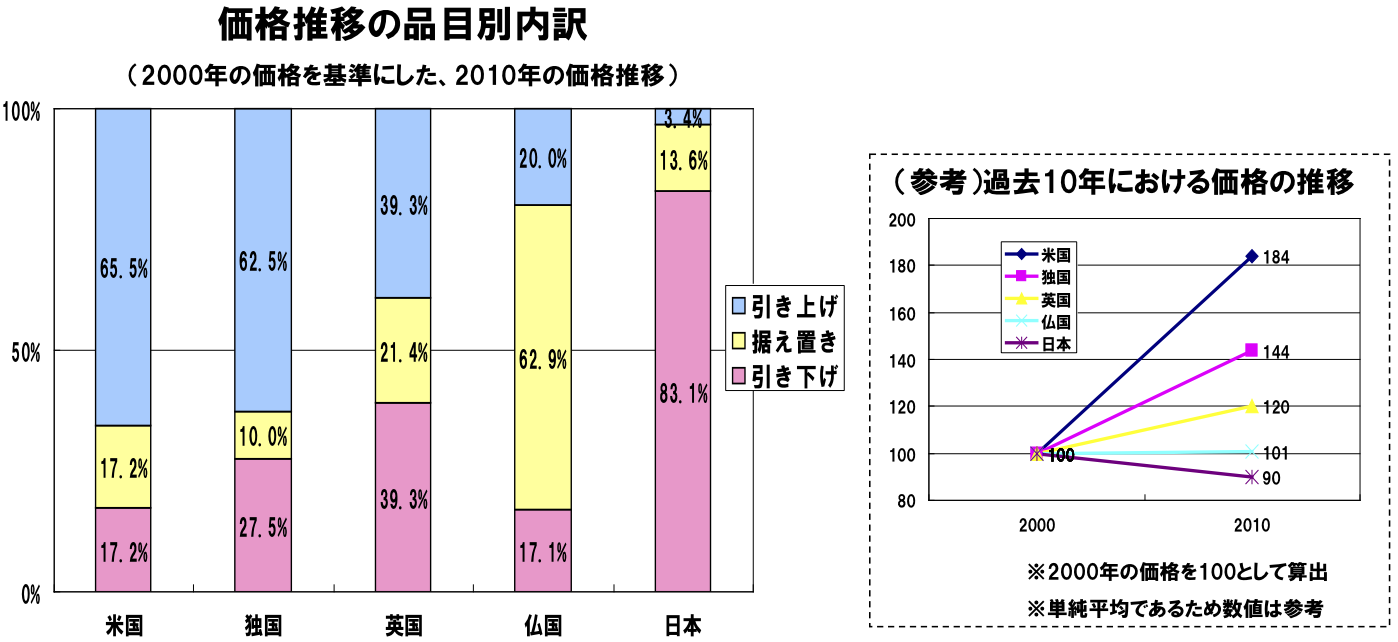
※調査対象は初発製剤が昭和42年以前より供給されている製品で、海外価格が把握できたもの(日本n=60、海外は国毎に把握数は異なる)
※指数が97~103を据え置きとした
自由診療になれば、日本独自の薬価改訂制度の対象にならないから、欧米の薬価と同様の傾向になることが予想される。 つまり、薬価についても、自由診療の方が価格的効率は悪くなると予想できる。
経済活性化
混合診療の解禁によって、医療産業は活性化するかもしれない。 しかし、医療産業は活性化するためには、自由診療枠の拡大が必須である。 自由診療枠が拡大するならば、相対的に、保険診療枠は縮小する。 それは、患者の利益に相反する。
メニュー
素晴らしき国民皆保険制度
医療制度問題
- 混合診療問題に関する誤解
- 混合診療より保険充実がまずありき(MRIC)
- ドラッグラグ・未承認薬の本質と改革案
- 小野俊介准教授による分析
- 使えない承認済医薬品
- 使い難い55年通知(適応外処方)
- 特許制度と医療制度の乖離
- 自由診療の問題
懸念事項
- 混合診療による国民皆保険崩壊の原理
- 混合診療に関わる医療利権
- インチキ療法蔓延の懸念
- 混合診療解禁の必要性はあるか?
それぞれの改革案
マスコミ報道等
- 混合診療社説と言う名のプロパガンダ
- 日本の薬価は高いのか?「薬価の国際比較調査にもとづく医療保険財源提案(薬価の国際比較-2010年薬価の比較調査報告書-)」
- まずは薬価全体を引き上げよ!ニボルマブ(オプジーボ)を下げる前に