混合診療問題に関する誤解
はじめに
混合診療解禁論には、患者のために混合診療を解禁せよと言いながら、患者の希望と逆行する医療支出削減と組み合わせるような頓珍漢な主張が目立つ。 このような主張をする人は、実際に、自身や家族の病気において、未承認薬が使えないというような切実な思いをしたことがないのだろう。 分かってないくせに学ぼうともせず、正義の味方のように自称して上から物を言い、平然と患者の首を絞める。 そんなことは、絶対に、止めてもらいたい。
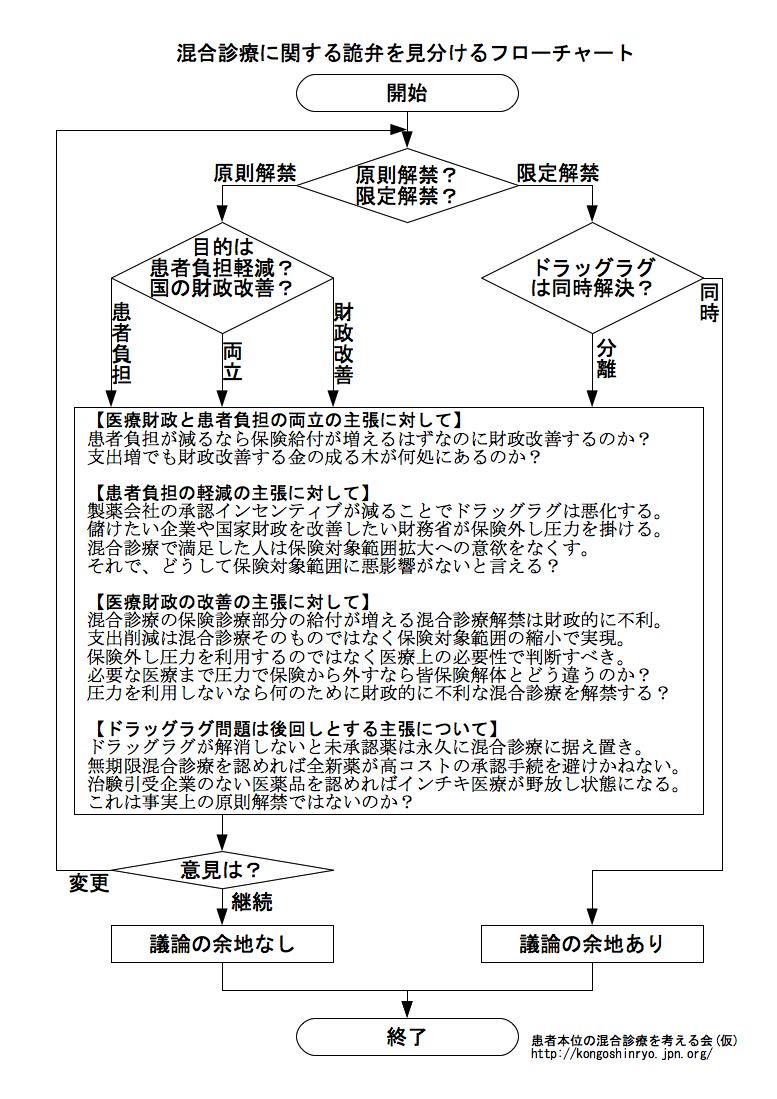
患者の主張
患者の要望は贅沢ではない
ネット上には、「患者達は命に無関係な贅沢を望んでいる。その権利を守るために混合診療を解禁すべきだ。」としか聞こえない意見が多数ある。
そして、そうした意見に限って、医療財政改革も混合診療を解禁すべき理由として付け足す。
常識で考えてほしいのだが、命に関わらない贅沢のために、一体、誰が裁判を起こすと言うのだろうか。
原則解禁か限定解禁かの違いはあるが、いずれにせよ、解禁を求める患者が少なからず居ることは事実である。
しかし、患者は、命に無関係な贅沢を望んでいるわけでも、医療財政の心配をしているわけでもない。
命に関わる治療を受けさせて欲しいと言っているのである。
ここを取り違えると
必要な高度医療の多くは保険でカバーされており
医師会はなぜ混合診療をいやがるのか - 池田信夫blog
のような頓珍漢な主張になってしまう。
限定解禁を求める患者団体は複数ある。 そのいくつかは患者団体は混合診療“原則”反対にて紹介した。 彼らの主張の共通点は、命に関わる病気の治療法の多くが日本で承認されてないことについての改善を求めるものである。 その詳細はドラッグラグ・未承認薬の本質と改革案を見てもらいたい。
混合診療裁判を起こした人も居る。 原告の訴えは、「県立がんセンター」で行なわれていた混合診療について国が行政指導したことによって、彼の希望するLAK療法が受けられなくなったことに対する異議申立である。 この原告は、本気で、LAK療法が自分の命を繋いでいると思っている。 ただし、それは勘違いの可能性が高い。 高裁判決でも、最高裁で唯一原告寄りの意見を述べた裁判官も、有効性が証明できずに高度先進医療から外されたものだとして、LAK療法を認めないことが原告の生存権を脅かすとは言えないとしている。 とはいえ、原告は、本気で、自分の命に関わることだと認識している。 その認識が正しいかどうかは、ここでは問題ではない。 重要なことは、原告が生命に関わる治療を求めていると自認していることである。 彼は、命に無関係な贅沢をしたいと言ってるわけではないのだ。
何れの患者においても、現状の国民皆保険制度では生命を守るには不十分という認識がある。 そして、実際に、ドラッグラグ・未承認薬問題により、医薬品の承認等が不十分なのである。 患者が求めることは、この不十分な状態を改善することである。 ゆえに、現状よりも後退する可能性があるか、あるいは、改革を遅らせる可能性があることには注意が必要である。 混合診療にもその可能性がないか、慎重に検討しなければならない。 そして、限定解禁を主張する人達は、混合診療によって保険の後退か改革阻害の可能性があると認識しているのである。
日本医師会は、「必要な医療は保険適応するのがスジ。保険財政の悪化は、保険料のアップや税金からの補てんで対応すればいい」という立場で、このあたりは利権団体のポジショントークの香りがしないでもない。 しかし、いつ患者になるのかわからない個人の立場で言っても、混合診療全面解禁よりは、保険料・税金アップで保険診療の堅持のほうが望ましいと私は考えている。 保険診療が縮小したら、「金のある人だけが高度医療を受けられるようになって格差が広がる」のは当たり前の話。 「海外で開発されたばかりの技術」がいつまで経っても日本で保険適応にならないのであれば、それは医療格差が広がったことに他ならない。
■池田信夫 blog : 医師会はなぜ混合診療をいやがるのか - ライブドアブログ
他方、混合診療を解禁する効果は明白だ。自由診療を受ける患者の負担が減り、新しい技術にチャレンジする総合病院が増えるだろう。 小泉内閣のとき混合診療の解禁が打ち出されたのは、医療費を抑制するためだった。 今後、日本が急速に高齢化する中で、老人医療費も激増する。 これを抑制するためには、自己負担できる医療費は負担してもらい、本当に必要な医療だけに保険の対象を縮小しなければならない。
それがまさに医師会のいやがることなのだ。 自由診療が増えると、社会主義でやってきた開業医の世界に競争が起こる、と彼らは恐れている。 しかし「われわれの既得権である保険診療を守れ」とはいえないので、「格差が拡大する」などと弱者をだしに使い、「TPPでアメリカが市場原理主義を医療に持ち込む」とナショナリズムをあおる。農協と同じ、卑しい既得権のレトリックである。
ほら、「本当に必要な医療だけに保険の対象を縮小しなければならない」って書いている。 まさしく医師会が混合診療をいやがる理由がそこにある。 池田氏は、「必要な高度医療の多くは保険でカバーされており、自由診療で受けるのは海外で開発されたばかりの技術など特殊なものに限られる」と書いておられるが、ドラッグラグの問題をご存じないのであろう。 治療する側にとっても問題だが、患者側にとっては命がかかった問題である。患者は、自称経済学者よりも混合診療についてよく考えている。
■混合診療訴訟:禁止は適法、最高裁初判断 患者側の敗訴確定 - 毎日jp(毎日新聞)
卵巣がん体験者の会「スマイリー」の片木美穂代表は「混合診療の解禁が長期的にみて患者の利益になるかは疑問が残る。有効な薬をいち早く承認し、副作用があれば迅速に知らせる体制などを整備する方が先ではないか」と話した。
卵巣がんは固形癌の中でも比較的、抗がん剤が効く。生存期間は伸びているが、その分、使える抗がん剤の種類が制限されることはときに死亡宣告に等しくなる。 確かに、混合診療を解禁した直後であれば、ある程度の経済的余裕のある患者の選択肢は増える。 しかし、いつまで経っても新薬が保険適応にならなければ、長期的にみて患者の利益にはならない。 混合診療枠で一定の売り上げがあれば、製薬会社はコストをかけて保険適応をとりにいくインセンティブが薄れる。 患者側も、混合診療を受けられる人と受けられない人とで分断され、一枚岩で保険適応を求める運動がしにくくなる。
「保険の対象を縮小」「いつまで経っても新薬が保険適応にならなければ」こそが、限定解禁派が恐れていることなのである。
患者は金銭負担を拒否していない
保険診療の充実要求は、患者の自己負担を無料にしろということではない。 とくに、生死や最低限のQOLに関わらない医療については、保険診療の対象とすることも求めていない。 もちろん、医療外サービスについては全額自己負担で全く差し支えない。 金の成る木がなければ実現しないような絵に描いた餅を求めているわけではない。
本来なら差額ベッドも廃し、健康保険で、すべての利用者がいま最上の病室を使え、最新の薬・施術も受けられるようにすべきだ、それが憲法第25条の精神だという医師会の主張は貴重ですが、それはユートピア(どこにもない世界)だと思うのです。
医師会は「本来なら差額ベッドも廃し、健康保険で、すべての利用者がいま最上の病室を使え」との主張を行なっていない。
差額ベッドなどのアメニティに関するものは、そもそも診療行為ではありません。 したがって、その部分で患者さんから費用を徴収しても「混合診療」には該当しないと整理すべきです。
厚生労働省通達により「患者の自由な選択と同意に基づいて行われる」場合でなければ差額ベッド代(特別療養環境室に係る特別の料金)を徴収してはならないとされているので、差額ベッド代は医療行為の対価ではない。
(6)特別の療養環境の提供は、患者への十分な情報提供を行い、患者の自由な選択と同意に基づいて行われる必要があり、患者の意に反して特別療養環境室に入院させられることのないようにしなければならないこと。
(7)特別療養環境室へ入院させた場合においては、次の事項を履行するものであること。
①保険医療機関内の見やすい場所、例えば、受付窓口、待合室等に特別療養環境室の各々についてそのベッド数、特別療養環境室の場所及び料金を患者にとって分かりやすく掲示しておくこと。
②特別療養環境室への入院を希望する患者に対しては、特別療養環境室の設備構造、料金等について明確かつ懇切に説明し、患者側の同意を確認のうえ入院させること。
③この同意の確認は、料金等を明示した文書に患者側の署名を受けることにより行うものであること。なお、この文書は、当該保険医療機関が保存し、必要に応じ提示できるようにしておくこと。
(8)患者に特別療養環境室に係る特別の料金を求めてはならない場合としては、具体的には以下の例が挙げられること。なお、③に掲げる「実質的に患者の選択によらない場合」に該当するか否かは、患者又は保険医療機関から事情を聴取した上で、適宜判断すること。
①同意書による同意の確認を行っていない場合(当該同意書が、室料の記載がない、患者側の署名がない等内容が不十分である場合を含む。)
②患者本人の「治療上の必要」により特別療養環境室へ入院させる場合
③病棟管理の必要性等から特別療養環境室に入院させた場合であって、実質的に患者の選択によらない場合
なお、「治療上の必要」に該当しなくなった場合等上記②又は③に該当しなくなったときは、(6)及び(7)に示した趣旨に従い、患者の意に反して特別療養環境室への入院が続けられることがないよう改めて同意書により患者の意思を確認する等、その取扱いに十分に配慮すること。
(9)患者が事実上特別の負担なしでは入院できないような運営を行う保険医療機関については、患者の受診の機会が妨げられるおそれがあり、保険医療機関の性格から当を得ないものと認められるので、保険医療機関の指定又は更新による再指定に当たっては、十分改善がなされた上で、これを行う等の措置も考慮すること。(3)に掲げる保険医療機関については、特に留意すること。
「療担規則及び薬担規則並びに療担基準に基づき厚生労働大臣が定める掲示事項等」及び「保険外併用療養費に係る厚生労働大臣が定める医薬品等」の実施上の留意事項について」の一部改正について - 厚生労働省
それゆえに、医師会も「差額ベッドなどのアメニティ(快適さ)に関するものは、そもそも診療行為ではありません」と主張している。 医師会は「健康保険で、すべての利用者がいま最上の病室を使え」とは一言も言っていない。 このように、混合診療を求める声=「医療行為以外の贅沢を望む声」、解禁に反対する声=「贅沢も保険の対象にすべき」と誤解すれば、頓珍漢な主張が出てくるのも当然だろう。 確かに、医療行為以外の贅沢も含めて全て無料にしろと言うなら“ユートピア(どこにもない世界)”である。 しかし、現実の患者は医療行為以外の贅沢など求めていないし、現実的な負担を拒否しても居ない。 患者達は、貧乏が生命を諦めなければならない理由とならないようにしろと求めているだけに過ぎない。 現実的な負担の範囲において、生命と最低限のQOLだけを確保するだけなら、改革によって充分に実現可能なことである。
ドラッグラグ・未承認薬は最先端医療ではない
ドラッグラグ・未承認薬には最先端医療も含まれるが、必ずしも、最先端医療だけではない。 欧米で実用から10年以上経過した薬が日本で未だに承認されていない。 開発開始時からは20年以上経過している。 開発から20年以上、実用から10年以上経過した治療法が最先端医療と言えるだろうか。
卵巣がんの化学療法~日米の違い(2008年2月現在)
薬剤名 米国承認 日本承認 DrugLag カルボプラチン ○(1989) ○(1990) 1年 パクリタキセル ○(1992) ○(1997) 5年 ドキシル ○(1999) × 9年 トポテカン ○(1996) × 12年 ゲムシタビン ○(2006) × 2年 ドセタキセル × ○(2000) - イリノテカン × ○(1994) -
これは氷山の一角である。
他にも実例は沢山ある。
例えば、癌に対する標準治療薬並びに二次薬 - がんと共に生きる会によれば、2001年2月現在の未承認薬にカルチノイド腫瘍のストレプトゾシンがある。
2010年4月27日の第3回 医療上の必要性の高い未承認薬・適応外薬検討会議の資料4-5「医療上の必要性に係る基準」への該当性に関する専門作業班(WG)の評価P.21によれば、転移を有する悪性内分泌腫瘍・神経内分泌腫瘍・カルチノイド腫瘍においてアメリカとフランスで承認済みだが、日本では開発すら開始されていない。
製薬会社には開発の意思ありとされているが、今から開発しても治験には
2〜10年(平均5年)
ドラッグ・ラグ私たちが知っておくべき事・できる事 - NPO法人キャンサーネットジャパン
掛かる。
このような昔ながらの有効な医薬品の多くが日本では承認されていないのである。
その他の主張
政治家、財務省、民間保険会社、その他の利権団体等は、患者とは全く別の理由で混合診療解禁を求める。 しかし、患者以外の解禁論と、患者の要望は完全に相反するものである。
医療財政
ドラッグラグ・未承認薬問題により医薬品の承認等が不十分なため、現状の国民皆保険制度では生命を守るには不十分である。 患者が求めることは、この不十分な状態を改善することであり、後退や改革停止は絶対に避けたい。 混合診療解禁によって医療財政改革を図ろうとする行為は、そうした患者の希望に逆行する。
「混合診療は解禁するけど、それはそれとして必要な医療はバンバン保険適応にする」のであれば、混合診療解禁に対する反対は少なくなるであろう。 だが、混合診療解禁賛成派で、そのような主張をしている人はあまりいない。 たいていは、池田氏のように、「保険の対象を縮小しようぜ。公的保険財政は苦しいから仕方ないじゃん」と言っている。 反対されて当然とは思わないのだろうか。
日本医師会が利権団体として「公的保険が拡大したら収入が増えて(゜Д゜)ウマー」と内心では考えているかもしれないとしても、「有効性、安全性が確認された医療は個々に検討し、普遍的な医療は必ず保険適用するということを国民に保証すべき」と公言しているだけまだマシだ。
医療財政改革に書いてあるとおり、混合診療解禁よりも遥かにマシな改革案が複数ある。 何を最優先すべきかを考えて、様々な改革案を比較検討すべきだろう。 そのうえで、混合診療解禁が止むを得ないと言うのならば話は分かる。 しかし、他の改善策を比較検討しないうちに、真っ先に患者に多大な不利益を及ぼしかねない方法を選択するのは筋が違う。 また、医療財政改革とドラッグラグ・未承認薬問題の現状維持の両立不可能なことは数学的に証明できる。
- 混合診療禁止での保険診療の医薬品の利益を①とする。
- 混合診療解禁での保険診療の医薬品の利益を②とする。
- 自由診療での医薬品の利益を③とする。
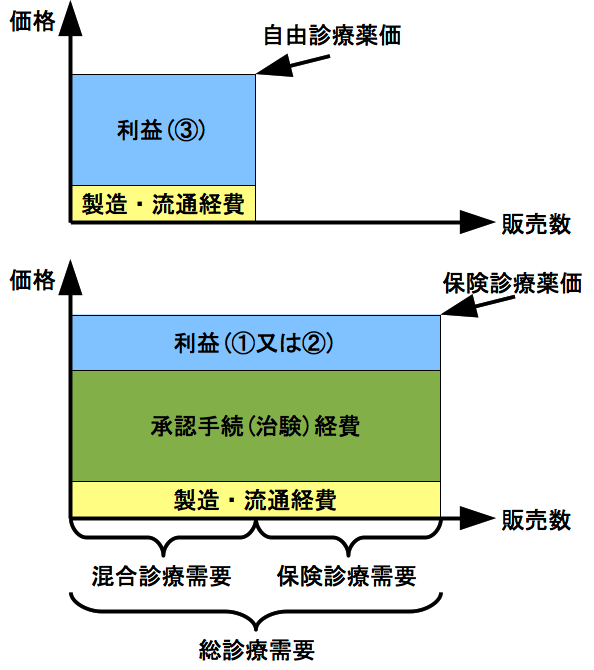
この定義で承認によって得られる追加利益を計算すると次のようになる。
- 混合診療禁止での承認によって得られる追加利益=①
- 混合診療解禁での承認によって得られる追加利益=②−③
ここで、①=②と仮定すると、承認によって得られる追加利益は、混合診療解禁によって減る。 よって、製薬会社の承認意欲は減退する。 そして、③が大きければ大きいほど、承認意欲の減退も大きい。 混合診療解禁の必要性が高いということは、混合診療需要が多いということである。 よって、混合診療解禁の必要性が高いのであれば、当然、③は大きくなる。 つまり、混合診療解禁の必要性が高ければ高いほど、解禁による製薬会社の承認意欲の減退が激しくなる。 そして、製薬会社の承認意欲は減退すれば、確実に、ドラッグラグ・未承認薬問題は悪化する。
原則解禁派は対策をとれば良いと簡単に言うが、それは極めて非現実的な夢物語である。 ドラッグラグ・未承認薬問題の悪化を防ぐためには、製薬会社の承認意欲を現状維持としなければならない。 では、製薬会社の承認意欲を現状維持とするにはどうすれば良いか。 そのためには、承認によって得られる追加利益を、制度変更前後で変わらないようにする必要がある。 つまり、①=②−③が成立する必要がある。 式を変形すると、②=①+③となる。 よって、この場合、保険診療の医薬品の利益が増えなければならない。 そして、総診療需要が変化しないのであれば、これは保険診療の薬価の引き上げを意味する。 薬価を引き上げれば、それに伴って保険支出も増える。 ③が大きければ大きいほど、薬価の引き上げ幅も大きくなり、保険支出も増える。 混合診療解禁の必要性が高ければ高いほど、保険支出も増え、保険財政は悪化する。 以上のとおり、解禁後のドラッグラグ・未承認薬問題の悪化を防ぐためには、大幅な医療財源の増額が避けられない。
市場原理
医療にも市場原理を導入すべきとする考えは尤もであるが、そのために、混合診療を解禁するのは筋が違う。 保険が使えない医療がどうなるかは、米国の事例から学ぶと良い。 米国では日本より医療費が高く、かつ、無保険者も多いため、治療のために家を売らなければならないようなことも少なくない。 そうならないように、生命に関わる治療は、全て、例外なく、国民皆保険制度で使えるようにすべきだろう。
尚、「医療に市場原理を導入するのはけしからん」と言うのも適切ではない。 国民皆保険制度を崩壊させるのがけしからんのであって、市場原理を導入することには何も問題はない。 むしろ、患者の利益を考えるならば、医療にも市場原理を導入すべきである。 ただし、国民皆保険制度の下で。 とはいえ、国民皆保険制度の下で効果的に市場原理を導入する方法があるかと言われれば、疑問はつきない。 そして、薬価には既に市場原理が導入されている。
ニッポン医療の崩壊につながると、日本医師会が呼号する例の自由診療の導入ですが、むしろ取り入れてほしいのです。(混合診療も当然だと思っています)
①おカネに余裕がある人に、高価な薬や施術をどんどん受けてもらう。
②使う人が多くなるほど、高価な薬や施術が低価格化する。
③低価格化すれば、利用者が増え、低価格化に拍車がかかる。
④結果として、私に恩恵が及ぶ。しかも先行的に使ってくれた人が安全性を高めてくれた分、安くて安全なものを享受できる。
これは実現不可能な夢物語である。 それは、以下の3つを理解すれば、容易に導ける結論である。
- 独占と価格の関係
- 各国の薬価の現状
- 国民皆保険制度の内容
まず、承認されたばかりの新薬は、特許により保護されているので、価格が下がらない。 一般に、量産効果による製造コストが下がった時に製品を値下げするのは競争相手がいるからだ。 競争相手がおらず、かつ、現行価格で製品が売れているなら、販売元としては価格を下げる理由はない。 コストが下がっても、販売元には、それを競争のない製品の値下げ原資に使う理由がない。 よって、製造コストが下がっても、競争のない製品の値下げにはつながらない。 一方、特許が切れると、後発品が出てきて競争が始まり、薬価は大幅に下がる。 先発品メーカーも、競争に負けては売上が減ってしまうが、際限ない価格競争は苦しい。 だから、競争のない製品の製造コストが下がれば、それは、競争のある製品の値下げ原資に回される。 結果として、競争のない製品はどれだけ売れても価格が下がらないが、競争のある製品は際限なく値段が下がる。 日本の国民皆保険制度でも、実態価格が価格改定の根拠に使われるため、競争のある製品の価格低下は同様に起こる。 そもそも、貧乏人も使える国民皆保険制度の方が自由診療よりも「使う人が多くなる」はずである。 よって、自由診療にしたところで価格が大きく下がることはない。
また、実態を調べてみると、新薬・旧薬とも、欧米よりも独自の薬価改訂制度を採用する日本の方が大きく下がっている。 自由診療になれば、日本独自の薬価改訂制度の対象にならないから、欧米の薬価と同様の傾向になることが予想される。
類似薬効比較方式により算定された新薬(平成20年4月~平成21年9月収載分)の新薬算定時の比較薬に関する直近5年間の日本と欧米4ヶ国の価格推移
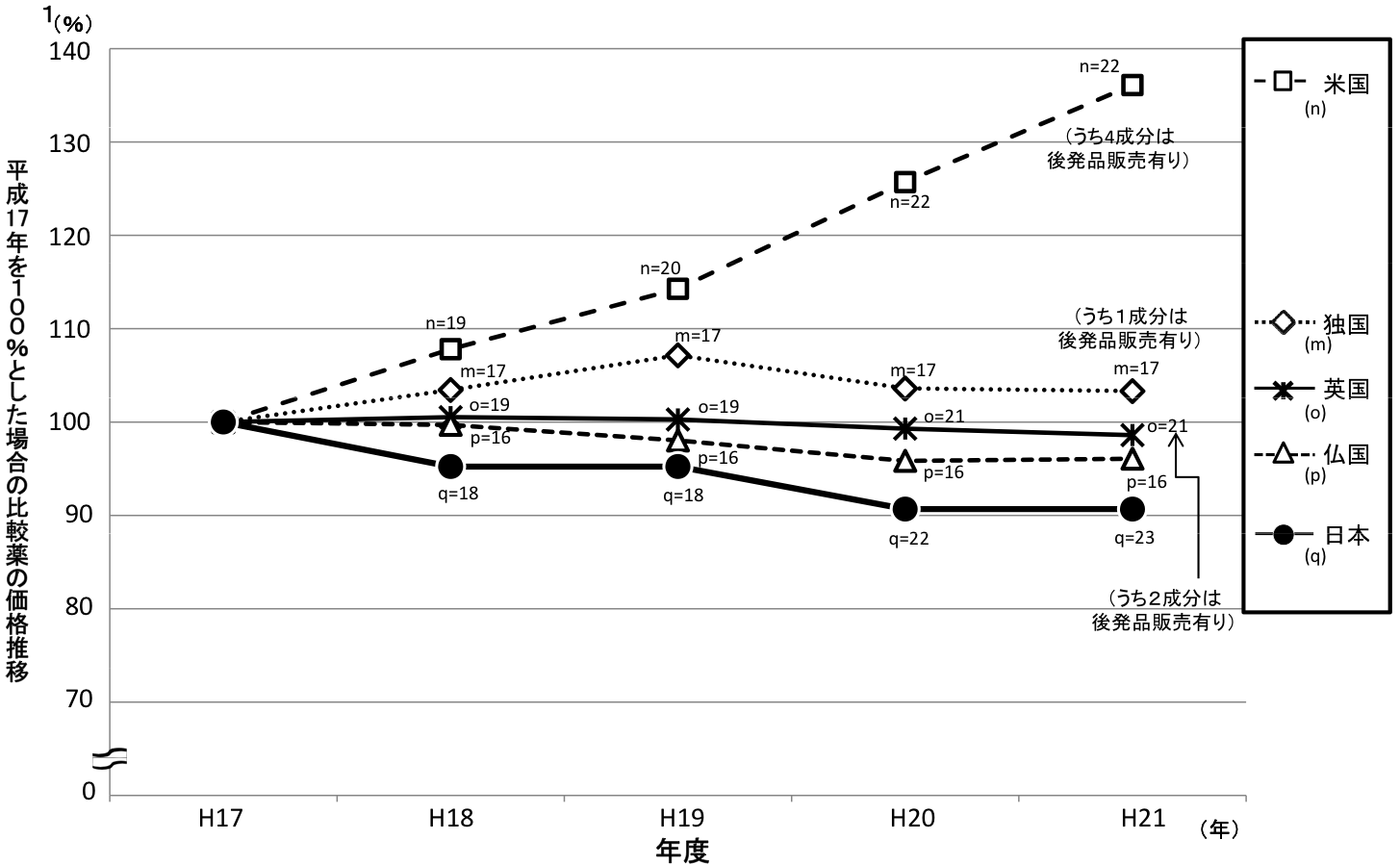
○平成21年9月18日中医協薬価専門部会提出資料「中医協薬‐4」の調査データから、平成17年の価格を100として、各国毎の価格の年次推移をプロットしたもの
後発品が初めて上市された先発品の前後5年間における日本と欧米4ヶ国における価格の推移
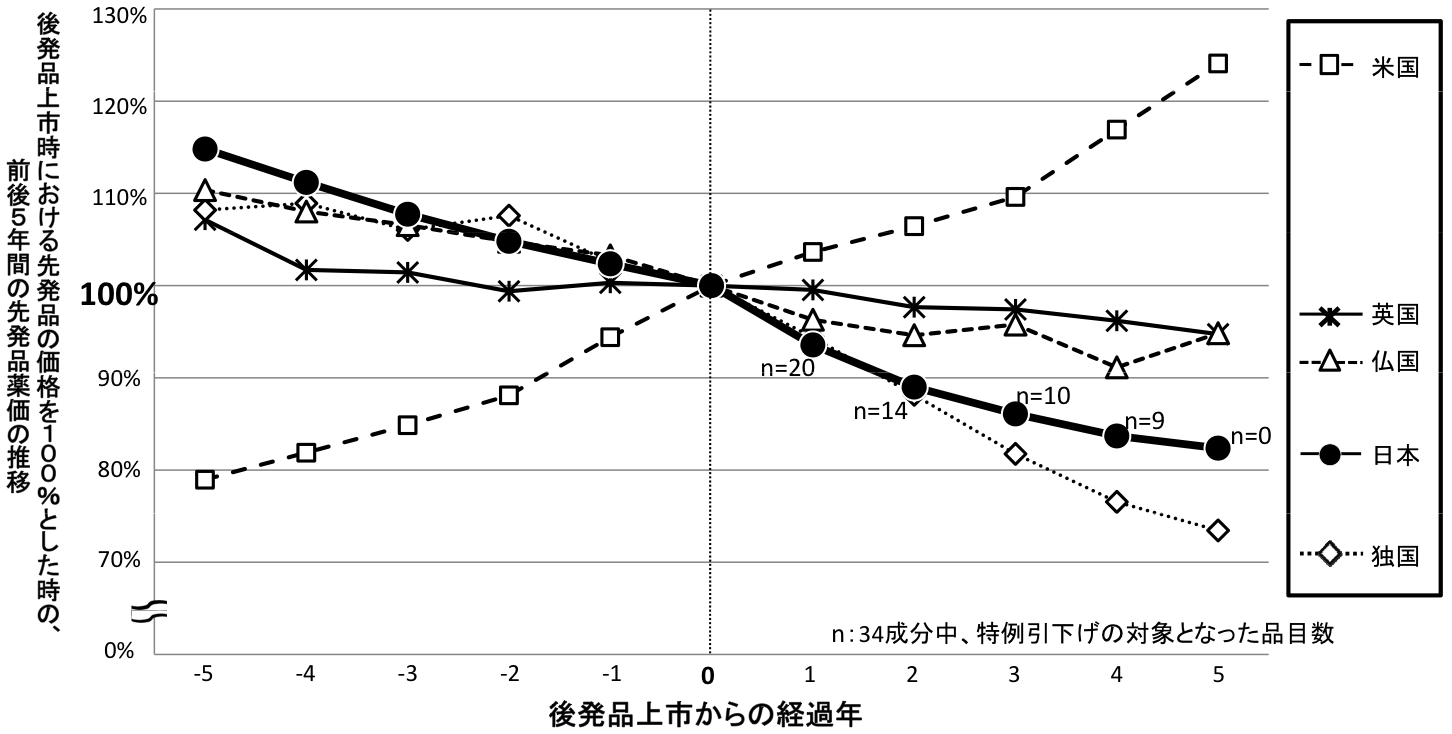
○平成14年度から平成17年度に日本で初めて後発品が薬価収載された新薬を対象とした(対象成分数:N=34)。
○日本では、後発品収載後、市場実勢価格による引下げに加え、約6~8%の特例引下げを実施している。
長期に亘り供給されている医薬品の価格推移(海外との比較)
長期に亘り供給されている古い医薬品について、欧米諸国においては過去10年間で価格が上昇あるいは横這いの傾向にあるが、日本においては価格が下落している。
価格推移の品目別内訳(2000年の価格を基準にした、2010年の価格推移)
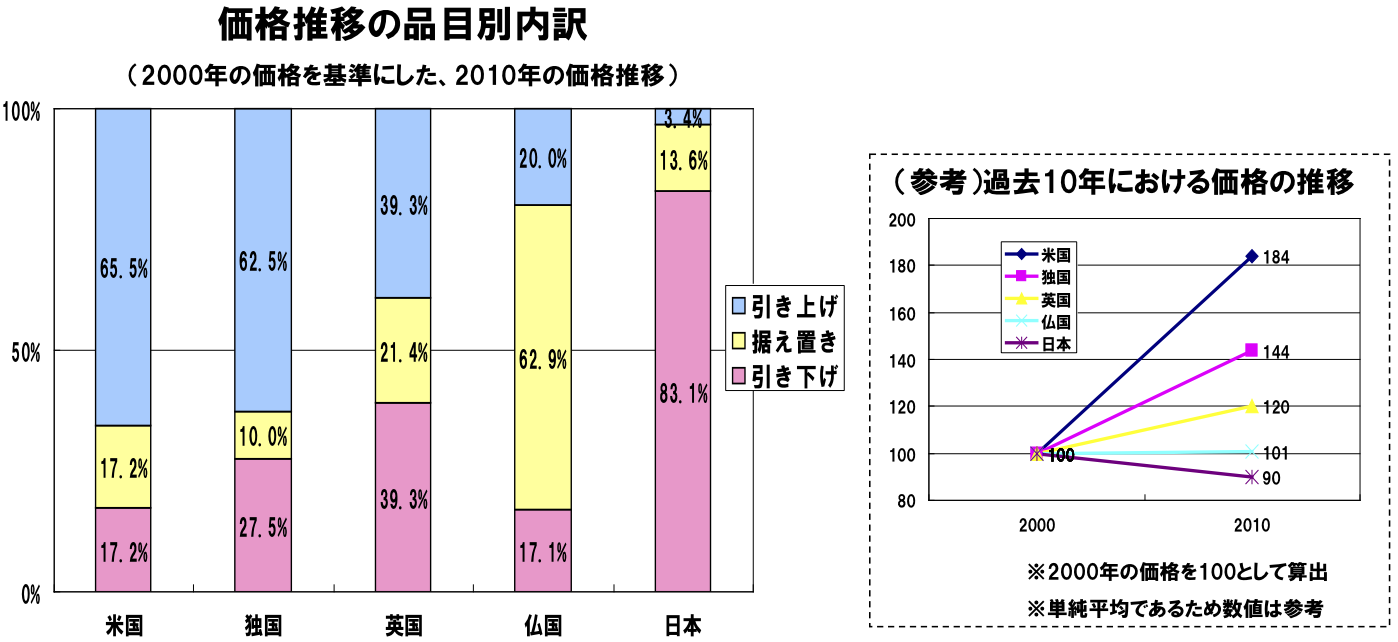
※調査対象は初発製剤が昭和42年以前より供給されている製品で、海外価格が把握できたもの(日本n=60、海外は国毎に把握数は異なる)
※指数が97~103を据え置きとした
仮に、「低価格化に拍車がかかる」という夢物語が実現したとしても、「安くて安全なものを享受できる」ことは不可能である。 病院報酬が月30万円、薬剤費が月20万円、合計月50万円掛かる医療があるとする。 全額保険が利く場合の患者負担は80,100+(500,000-267,000)*0.01=82,430円である。 保険が利かない薬剤であって混合診療が認められた場合の保険診療部分の患者負担は80,100+(300,000-267,000)*0.01=80,430円である。 以上、計算式は貧乏人のための高額療養費制度を参照してもらいたい。 この計算によれば、混合診療での患者の自己負担額が全額保険が利く場合と同額になるためには、薬剤費は2千円にならないといけない。 つまり、混合診療における自己負担額が保険診療と同額になるには、薬剤費が100分の1でなければならない。 仮に、「低価格化に拍車がかかる」ことがあったとしても、常識的に考えて、薬剤費が100分の1になることはあり得ない。
⑤自由診療をまじえた人にはいっさい健康保険を適用させないという現行方式は、日本の医療・日本の薬学の進歩を阻害し、医薬業界を間違いなく細らせる。
「日本の医療・日本の薬学の進歩」とは誰にとっての進歩か。 製薬会社にとっての進歩を意味するなら、確かに、現行方式は「医薬業界を間違いなく細らせる」だろう。 しかし、それは、必ずしも、患者の利害とは一致しない。
⑥欧米系医療機関が本邦に立地し、諸外国で経験を積んだ看護師らが働くようになれば、本邦医療労働者の待遇が改善され、患者にも余沢が及ぶ。
これは全くのデタラメである。 待遇にもいろいろあるが、ここでは給与と労働時間について検証してみる。 医療労働者の給与も雇用数も、診療報酬と必要経費で決まる。 医療労働者の労働時間は、総労働時間と雇用数で決まる。 よって、診療報酬と必要経費と総労働時間が変わらなければ、医療労働者の待遇は改善されない。 「欧米系医療機関が本邦に立地」しようが、「諸外国で経験を積んだ看護師らが働くよう」になろうが、医療労働者の待遇には関係がない。 本邦医療労働者の待遇を改善するには、診療報酬を高くするか、あるいは、患者一人当たりの診療時間を減らすしかない。 つまり、本邦医療労働者の待遇改善の主因は、医療のコストパフォーマンスの低下であって、「諸外国で経験を積んだ看護師らが働く」からではない。
国の規制
国の規制への批判は見当違いなものが多い。
安全性
保険診療でも全く事故がないわけではない。 しかし、そのことを理由に自由診療の安全性を問わなくて良いと言うなら暴論である。 野放しでは危険なものも、国が管理することで可能な限り安全に近づけることができる。 100%の安全性は保障できないとしても、国が管理しているからこそ事故が減るのであり、国の管理が行き届かないものに比べれば安全性は高い。 例えば、高速道路を100km/hに規制しても、スピード違反はなくならないし、事故も起きる。 この場合、違反や事故を減らす新たな方策を問うのは当然だ。 しかし、規制が違反や事故を減らしている事実を無視して、対案も示さずに規制を撤廃しろと言うのは暴論である。
薬害エイズ事件においては、国が加熱製剤の早期承認のために手を尽くした。 イレッサ薬害事件においては、国が早急に安全対策を指示した。 何れの事例も、国の管理がなければ、もっと健康被害が拡大したと考えられる事例である。
一方で、脂肪吸引による死亡やレーシックによる失明などは、国の管理の行き届かない自由診療で起きる事故は、問題が大きくなってから発覚することが多い。 健康食品による健康被害などもそうである。 これらの健康被害も国が介入することによって被害を減らしてきた事例である。
選択の自由
選択の自由が本当の意味で本人に自由をもたらすには情報の対称性が必須である。
一般的には自由競争は市場を効率化するが、医療業界は自由競争ではあまりうまくいかない。 なぜか。理由はいろいろあるが、その一つは情報の非対称性である。
通常、商品を買うときにはその商品の質を買い手は評価できる。 1万円の洋服を買うのは、1万円の価値があると判断してから買えばよい。 情報の非対称性の説明でよく持ち出される中古車市場においてすら、商品を買ったあとでスカと分かれば、次からその業者から買わない、その業者の評判を共有する、など、買い手が売り手に対抗する方法はある。
では医療においてはどうか? 病室の清潔さ、食事の質、医師の態度、説明が十分かどうかなどは、買い手が評価しうる。 しかし、肝心の医療行為の質そのものの評価は、以前■ヤブ医者マップは役に立たないで指摘したように、たいへんに困難である。 5年生存率が90%の疾患の手術を受けた患者さんは、術直後はもちろん、5年後ですら受けた手術の質は評価できない。 本当は10%に入るところを名医により生きながらえたのかもしれないし、60%しか助けられないヤブ医にあたったのかもしれない。
医療の質を患者が判断するのは困難である。 たとえば、平均的な医師が治療すれば90%の確率で治癒する疾患を、95%の確率で治せる名医がいたとしよう。 名医でも治せない5%の患者はいるわけである。 治らなかった患者側からみて、主治医が名医か、平均的な医師か、あるいはヤブなのかは判断できない。 「90%が治るはずの病気を治せなかった」と、名医をヤブ医者マップに登録することだってある。
実際の診療では一律90%で治るなどありえないわけで、年齢や進行度や合併症などで治癒確率は異なる。 治り難いと思われる症例は高次病院に紹介され、多くの医師から信頼される病院/医師にほど、難治例が集まる。 患者側からの自己申告でヤブ医師マップを作ると、簡単な症例のみを診る医師は登録されず、難治例を診る機会の多い医師ほど登録されやすくなるだろう。
実際の診療やネットで見聞きする「あの医者は酷い」という声を聞くに、一部にはなるほどもっともであるというものもあるが、「それのどこが酷いの?」というものが多い。 最近聞いたのでは、インフルエンザに対してタミフルを処方しようとした「酷い医者」にあたってしまったため、病院をハシゴして3件目で「抗生物質を処方してもらった」という例。 言うまでもないがインフルエンザに抗生物質は無効である。 この患者様の主観では、3件目の病院がいい病院で、1件目がヤブということになる。
他にも、「発病初期でインフルエンザと診断できなかったからヤブ」「末期がんを助けられなかったからヤブ」「わざわざ遠くから話を聞きに来たのに説明がない!(アポイントなしでイキナリ主治医に話を聞きにいったのだ。もちろん近くの家族には説明済み)」「説明のないまま気管内挿管された!(「助けるためになら何でもしてください」と別の家族が言ったのだ)」。 ええ、ええ、いくらでもありますとも。 情報の非対称性がある分野では、顧客の声を集めてもあまり役に立たない。 役に立つのは、せいぜい、病室がきれいとか、食事がうまいとか、待ち時間が少ないとか言う情報ぐらいであろう。
「患者は馬鹿じゃない」「他人が余計な世話を焼かずとも自分で判断できる」として規制を撤廃すべきと主張する者もいる。 極端な者は、「他の患者は馬鹿かも知れないが、俺は馬鹿じゃないから、規制の巻き添えを食らうのはごめんだ」と主張する。 しかし、そんな言い分が通るなら、消費者契約法も特定商取引法も撤廃すべきとなる。 そもそも、そう主張する者に限って情報弱者か詐欺師であることが多い。 本当に自分で判断でき、かつ、善意の人は、その多くが患者の自己判断力に疑問を呈する。 何故なら、そういう人は、情報の取得と選別のハードルが高いことを知っているからだ。
原理説明詐欺、体験談詐欺、特許療法、陰謀説など、患者を騙そうとするインチキ情報にはキリがない。 「命がかかってる状況で嘘をつくような悪い奴がいるはずがない」と信じるお人好しもいるようだが、捏造された“実名”体験談の逮捕事例が出たのはまぎれもない事実である。 その他、手術で治癒したにもかかわらず食事療法のおかげと言い張る事例もある。 医学論文があっても、効果を判定するには信頼性の不十分な論文である場合も多い。 酷い事例になると、治療法に関する論文の有無について「論文がある」と言うのでその論文を見に行くと治療法に関する論文ではなかった事例もある。 外国の情報を知らない人や外国語の資料を読まない人が多いことを逆手に取ったOTAレポート詐欺などの事例もある。 それらインチキ情報を全て嘘だと見抜ける人は非常に少ない。
患者の本意は、本物の治療法をつかみ取ることにある。 氾濫するインチキ情報をインチキと見抜けずに偽物に誘導されるなら、インチキ情報に基づいた選択は患者の本意から掛け離れている。 それは、他人の悪意により誤った情報に誘導されているだけに過ぎない。 他人の悪意による誘導が選択結果を決めるなら、それは、本当の意味での自由ではなく、見せかけの自由である。 患者が本当の自由を得るには、インチキな情報を排除する必要があるのだ。 つまり、患者が、真の選択の自由を得るためには、規制が必要なのである。
メニュー
素晴らしき国民皆保険制度
医療制度問題
- 混合診療問題に関する誤解
- 混合診療より保険充実がまずありき(MRIC)
- ドラッグラグ・未承認薬の本質と改革案
- 小野俊介准教授による分析
- 使えない承認済医薬品
- 使い難い55年通知(適応外処方)
- 特許制度と医療制度の乖離
- 自由診療の問題
懸念事項
- 混合診療による国民皆保険崩壊の原理
- 混合診療に関わる医療利権
- インチキ療法蔓延の懸念
- 混合診療解禁の必要性はあるか?
それぞれの改革案
マスコミ報道等
- 混合診療社説と言う名のプロパガンダ
- 日本の薬価は高いのか?「薬価の国際比較調査にもとづく医療保険財源提案(薬価の国際比較-2010年薬価の比較調査報告書-)」
- まずは薬価全体を引き上げよ!ニボルマブ(オプジーボ)を下げる前に